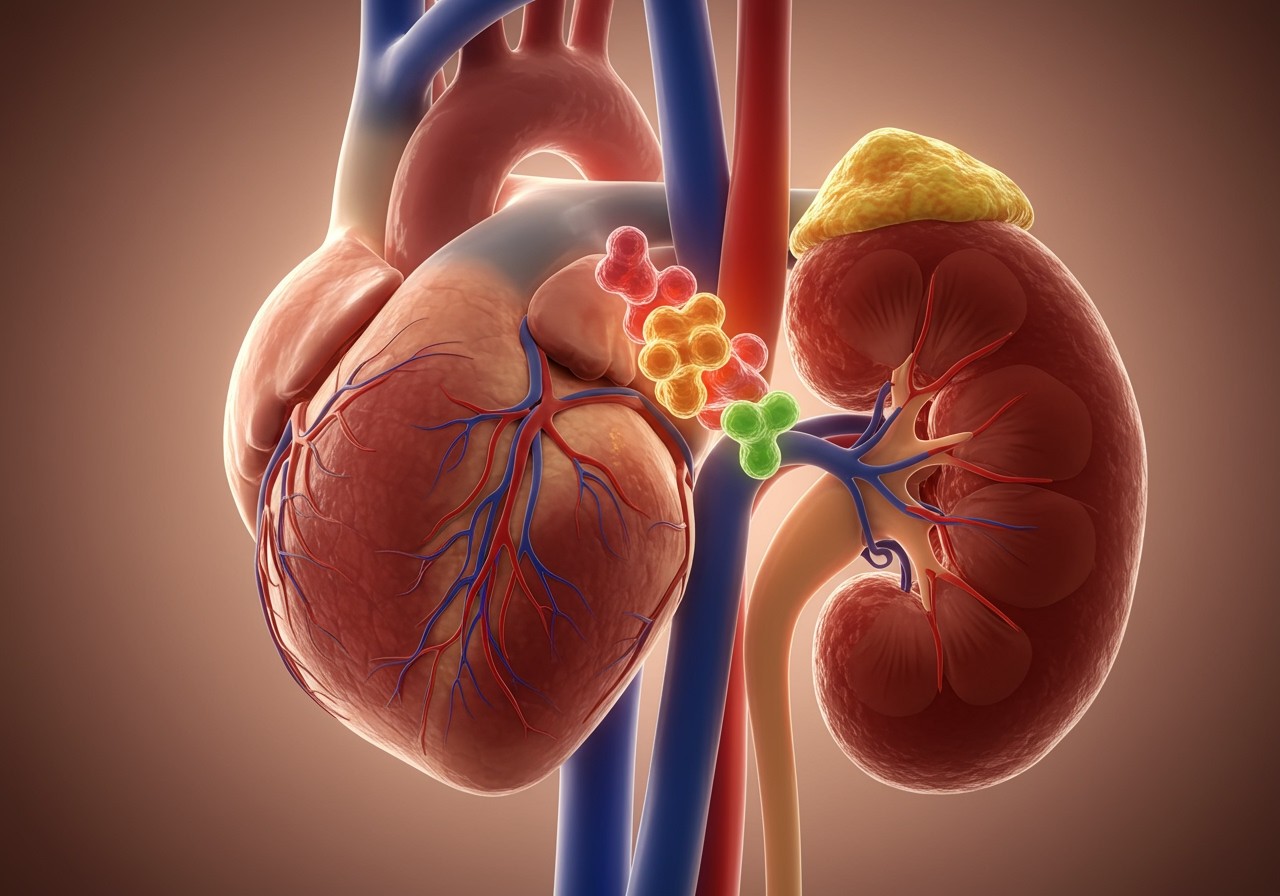
A renin egy enzim, mely kulcsszerepet játszik a renin-angiotenzin-aldoszteron rendszerben (RAAS), ami a vérnyomás szabályozásának és a szervezet elektrolit-egyensúlyának fenntartásának egyik legfontosabb hormonális rendszere. A renin elsődleges feladata az angiotenzinogén nevű fehérje átalakítása angiotenzin I-gyé. Az angiotenzinogén a májban termelődik és folyamatosan jelen van a vérben.
Az angiotenzin I önmagában még nem rendelkezik jelentős biológiai aktivitással. Azonban az angiotenzin-konvertáló enzim (ACE), amely elsősorban a tüdőben található, az angiotenzin I-et egy sokkal aktívabb hormonná, az angiotenzin II-vé alakítja. Az angiotenzin II a RAAS „központi játékosa”, számos módon befolyásolva a vérnyomást és a folyadékháztartást.
A RAAS központi szerepet játszik a vérnyomás hosszú távú szabályozásában és a szervezet homeosztázisának fenntartásában.
Az angiotenzin II erőteljes érszűkítő hatással rendelkezik, ami közvetlenül emeli a vérnyomást. Emellett serkenti az aldoszteron termelését a mellékvesekéregben. Az aldoszteron egy mineralokortikoid hormon, ami a vesékben fokozza a nátrium és víz visszaszívását, míg a kálium kiválasztását növeli. Ennek eredményeként a vér volumen nő, ami szintén hozzájárul a vérnyomás emelkedéséhez.
A renin szekrécióját számos tényező befolyásolja, többek között a vesék perfúziós nyomása, a szimpatikus idegrendszer aktivitása és a nátrium koncentrációja a disztális tubulusokban. A renin felszabadulásának csökkenése általában alacsony vérnyomáshoz, csökkent nátriumtartalomhoz vagy fokozott szimpatikus aktivitáshoz kapcsolódik, míg a renin szekréciójának növekedése ezek ellentétéhez.
A RAAS rendszert számos gyógyszerrel befolyásolják a magas vérnyomás kezelésére. Ilyenek például az ACE-gátlók, az angiotenzin II receptor blokkolók (ARB-k) és a renin inhibitorok. Ezek a gyógyszerek különböző pontokon avatkoznak be a RAAS működésébe, csökkentve az angiotenzin II termelését vagy hatását, és ezáltal csökkentve a vérnyomást.
A renin fiziológiás hatásai és termelési helye
A renin egy enzim, pontosabban egy aszpartil proteáz, amelyet a vese juxtaglomeruláris sejtjei termelnek és tárolnak. Ezek a sejtek a vese afferens arteriolájának falában találhatók, közvetlenül a glomerulus előtt. Termelésüket számos tényező befolyásolja, melyek a vérnyomás, a nátrium-koncentráció és a szimpatikus idegrendszer aktivitása. A renin nem közvetlenül hat a vérnyomásra, hanem egy hormonális kaszkád, a renin-angiotenzin-aldoszteron rendszer (RAAS) elindítója.
A renin fiziológiás hatásai elsősorban az angiotenzinogén átalakításában nyilvánulnak meg. Az angiotenzinogén egy máj által termelt plazmafehérje. A renin ezt a fehérjét hasítja, létrehozva az angiotenzin I-et. Az angiotenzin I önmagában nem aktív, további átalakulásra van szüksége. Ez az átalakulás a tüdőben és a vesében található angiotenzin-konvertáló enzim (ACE) segítségével történik, mely az angiotenzin I-et angiotenzin II-vé alakítja.
Az angiotenzin II egy rendkívül erős vazokonstriktor, vagyis érszűkítő hatású anyag. Ezen kívül serkenti az aldoszteron termelését a mellékvesekéregben. Az aldoszteron egy mineralokortikoid hormon, amely a vese distalis tubulusában fokozza a nátrium és a víz visszaszívását, ezzel növelve a vérvolument és a vérnyomást. Az angiotenzin II emellett serkenti a vazopresszin (antidiuretikus hormon, ADH) termelését a hipotalamuszban, ami szintén hozzájárul a víz visszatartásához és a vérnyomás emelkedéséhez.
A renin termelése komplex szabályozás alatt áll. A vese afferens arteriolájában található baroreceptorok érzékelik a vérnyomást, és alacsony vérnyomás esetén fokozzák a renin termelését. A macula densa sejtek a distalis tubulusban a nátrium-koncentrációt monitorozzák; alacsony nátrium-szint esetén szintén serkentik a renin szekrécióját. A szimpatikus idegrendszer aktiválódása is renin-felszabadulást eredményez a béta-1 receptorokon keresztül.
A renin termelésének legfontosabb ingerei tehát a csökkent vérnyomás a vesében, a csökkent nátrium-koncentráció a distalis tubulusban és a szimpatikus idegrendszer aktiválódása.
Ezek a mechanizmusok együttesen biztosítják, hogy a renin-angiotenzin-aldoszteron rendszer hatékonyan szabályozza a vérnyomást és a szervezet folyadékháztartását, hozzájárulva a homeosztázis fenntartásához.
A renin szintézisét és szekrécióját befolyásoló tényezők
A renin szintézisét és szekrécióját számos tényező befolyásolja, amelyek szoros összefüggésben állnak a szervezet vérnyomás-szabályozási és homeosztatikus igényeivel. Ezek a tényezők bonyolult kölcsönhatásban vannak egymással, biztosítva a renin termelésének finomhangolását.
Az egyik legfontosabb tényező a vese afferens arteriolájában található baroreceptorok aktivitása. A vérnyomás csökkenésekor ezek a receptorok érzékelik a nyomásváltozást, és stimulálják a renin szekrécióját. Ezzel szemben a vérnyomás emelkedése gátolja a renin felszabadulását.
A macula densa, egy speciális sejttípus a distalis tubulusban, szintén kulcsszerepet játszik. Ez a struktúra a tubuláris folyadék nátrium-klorid tartalmát figyeli. Alacsony nátrium-klorid koncentráció esetén a macula densa prostaglandinokat szabadít fel, amelyek serkentik a renin szekrécióját. Magas nátrium-klorid koncentráció viszont gátló hatást vált ki.
Az idegrendszer is jelentős befolyással bír. A szimpatikus idegrendszer aktiválódása, például stressz vagy fizikai megterhelés hatására, növeli a renin szekrécióját a vesében található béta-1 adrenerg receptorokon keresztül. A paraszimpatikus idegrendszernek kevésbé direkt hatása van a renin szekréciójára.
Az angiotenzin II, a renin-angiotenzin-aldoszteron rendszer (RAAS) egyik végterméke, negatív visszacsatolási mechanizmusként működik. Magas angiotenzin II szint gátolja a renin termelését, megakadályozva a rendszer túlzott aktiválódását.
Bizonyos gyógyszerek is befolyásolhatják a renin szekrécióját. Például a nem-szteroid gyulladáscsökkentők (NSAID-ok) gátolhatják a prostaglandin szintézist, ezáltal csökkentve a renin felszabadulását. A béta-blokkolók pedig blokkolják a béta-1 adrenerg receptorokat, ami szintén csökkenti a renin szekrécióját.
A renin szekréciójának legfontosabb szabályozója a vese afferens arteriolájában található baroreceptorok és a macula densa által érzékelt nátrium-klorid koncentráció együttes hatása, kiegészülve a szimpatikus idegrendszer és az angiotenzin II visszacsatolásának hatásával.
Végül, bizonyos hormonális tényezők, mint például az aldoszteron és az antidiuretikus hormon (ADH), közvetetten befolyásolhatják a renin szekrécióját azáltal, hogy hatással vannak a vérnyomásra és a folyadékháztartásra.
Az angiotenzinogén átalakulása angiotenzin I-gyé renin hatására
A renin, egy aspartil-proteáz enzim, kulcsfontosságú szerepet játszik a vérnyomás hosszú távú szabályozásában és a szervezet só-víz háztartásának fenntartásában. Ennek a szerepnek a központi eleme az angiotenzinogén átalakítása angiotenzin I-gyé. Az angiotenzinogén, egy máj által termelt plazmafehérje, a renin szubsztrátja.
A renin enzim specifikusan hasítja az angiotenzinogént, leválasztva róla egy tíz aminosavból álló peptidet, az angiotenzin I-et. Ez a folyamat a renin-angiotenzin-aldoszteron rendszer (RAAS) első, és meghatározó lépése. Az angiotenzin I önmagában kevés biológiai aktivitással rendelkezik, de fontos prekurzor az angiotenzin II számára. A renin által katalizált reakció sebessége határozza meg a RAAS teljes aktivitását.
A renin termelése számos tényezőtől függ, beleértve a vesékben lévő juxtaglomeruláris sejtek (JGC) által érzékelt alacsony vérnyomást, a csökkent nátrium-koncentrációt a macula densa sejtekben, és a szimpatikus idegrendszer aktivitását. Ezek a tényezők együttesen szabályozzák a renin felszabadulását, és ezáltal a RAAS aktivációját.
Az angiotenzinogén átalakítása angiotenzin I-gyé a renin hatására a RAAS legelső, sebességkorlátozó lépése, amely meghatározza a rendszer további működését és a vérnyomás végső szabályozását.
A renin aktivitását befolyásolhatják gyógyszerek, például az ACE-gátlók és az angiotenzin II receptor blokkolók, amelyek a RAAS különböző pontjain fejtik ki hatásukat. A renin-inhibitorok, mint például az aliskiren, közvetlenül gátolják a renin enzim aktivitását, ezáltal csökkentve az angiotenzin I képződését és a RAAS teljes aktivitását.
Az angiotenzin-konvertáló enzim (ACE) szerepe az angiotenzin I átalakításában angiotenzin II-vé
Az angiotenzin-konvertáló enzim (ACE) kulcsfontosságú szerepet játszik a renin-angiotenzin-aldoszteron rendszer (RAAS) működésében, és ezáltal a vérnyomás szabályozásában és a szervezet homeosztázisának fenntartásában. Az ACE egy dipeptidil-karboxipeptidáz enzim, amely elsősorban a tüdőben, de más szövetekben is megtalálható, például a vesében, az agyban és az erek falában.
A renin által elindított folyamatban az angiotenzinogén (máj által termelt fehérje) angiotenzin I-gyé alakul. Az angiotenzin I önmagában nem rendelkezik jelentős biológiai aktivitással. Itt lép be a képbe az ACE.
Az ACE feladata, hogy az angiotenzin I-et angiotenzin II-vé alakítsa át, eltávolítva a C-terminálisáról két aminosavat. Ez az átalakítás kritikus lépés a RAAS aktiválásában.
Az angiotenzin II egy rendkívül erős vazokonstriktor, ami azt jelenti, hogy összehúzza az ereket, ezáltal növelve a vérnyomást. Ezen kívül az angiotenzin II számos más hatással is rendelkezik, amelyek hozzájárulnak a vérnyomás emeléséhez és a só-víz háztartás szabályozásához.
Az angiotenzin II serkenti az aldoszteron termelését a mellékvesekéregben. Az aldoszteron egy szteroid hormon, amely a vesékben fokozza a nátrium visszaszívását, ami vízvisszatartást eredményez, és ezáltal növeli a vérvolument és a vérnyomást. Az angiotenzin II emellett közvetlenül is hat a vesékre, fokozva a nátrium visszaszívását.
Az ACE működésének gátlása, például ACE-gátló gyógyszerekkel, hatékony módszer a magas vérnyomás kezelésére. Ezek a gyógyszerek megakadályozzák az angiotenzin II képződését, ezáltal csökkentve a vazokonstrikciót és az aldoszteron termelést, ami a vérnyomás csökkenéséhez vezet.
Az angiotenzin II hatásai a vérnyomásra és a szív-érrendszerre
Az angiotenzin II (Ang II) a renin-angiotenzin-aldoszteron rendszer (RAAS) egyik legfontosabb végterméke, és kulcsszerepet játszik a vérnyomás szabályozásában és a szív-érrendszer működésében. Az Ang II hatásai rendkívül szerteágazóak, és a vérnyomás emelésén túl számos más szív-érrendszeri folyamatot is befolyásolnak.
Az Ang II legközvetlenebb hatása a vérerek simaizomzatának összehúzása, ami vazokonstrikcióhoz vezet. Ez az érszűkület növeli a perifériás ellenállást, ami közvetlenül emeli a vérnyomást. Az Ang II emellett serkenti a mellékvesekérget aldoszteron termelésére. Az aldoszteron fokozza a nátrium és víz visszaszívását a vesében, ami a vér volumenének növekedéséhez vezet, ezáltal tovább emelve a vérnyomást. A kettős hatás – vazokonstrikció és volumen növekedés – teszi az Ang II-t egy rendkívül hatékony vérnyomás-szabályozóvá.
Az Ang II nem csak a vérerekre és a mellékvesére hat. Közvetlenül befolyásolja a szív működését is. Serkenti a szívizomsejtek növekedését (hipertrófiáját) és a kollagén lerakódását (fibrózist). Ezek a hatások hosszú távon a szív remodellálódásához, szívelégtelenséghez vezethetnek. Az Ang II emellett fokozza a szívizomsejtek ingerlékenységét, ami növelheti a ritmuszavarok kockázatát.
A központi idegrendszerben az Ang II serkenti a szomjúság érzetét és az antidiuretikus hormon (ADH) felszabadulását. Az ADH fokozza a víz visszaszívását a vesében, tovább növelve a vér volumenét. Az Ang II ezenkívül növeli a szimpatikus idegrendszer aktivitását, ami szintén hozzájárul a vérnyomás emeléséhez és a szívfrekvencia növekedéséhez.
Az Ang II az egyik legfontosabb tényező a magas vérnyomás (hipertónia) kialakulásában és fenntartásában.
Az Ang II hatásai a sejtekben specifikus receptorokon keresztül valósulnak meg, amelyek közül a legfontosabb az AT1 receptor. Az AT1 receptor gátlása az angiotenzin receptor blokkolók (ARB-k) hatásmechanizmusa, amelyeket széles körben alkalmaznak a magas vérnyomás kezelésében. Az ACE-gátlók pedig az Ang II képződését akadályozzák meg.
Összefoglalva, az Ang II egy rendkívül komplex hormon, amely számos módon befolyásolja a vérnyomást és a szív-érrendszer működését. A hatásai a vazokonstrikciótól a szív remodellálódásáig terjednek, és kulcsszerepet játszanak a hipertónia patogenezisében.
Az aldoszteron szintézisének és szekréciójának szabályozása
A renin-angiotenzin-aldoszteron rendszer (RAAS) kulcsszerepet játszik az aldoszteron szintézisének és szekréciójának szabályozásában. A renin, amelyet a vese juxtaglomeruláris sejtjei termelnek, az angiotenzinogént angiotenzin I-gyé alakítja. Az angiotenzin I ezt követően angiotenzin II-vé konvertálódik, az angiotenzin-konvertáló enzim (ACE) segítségével, elsősorban a tüdőben.
Az angiotenzin II az aldoszteron szintézis és szekréció legfontosabb stimulátora a mellékvesekéreg zona glomerulosa sejtjeiben. Az angiotenzin II az AT1 receptorokon keresztül hat, ami a sejtmembránon keresztüli kalcium beáramlást eredményezi, és a foszfoinozitid útvonal aktiválódását váltja ki. Mindez végső soron az aldoszteron szintéziséhez szükséges enzimek aktivitásának fokozódásához vezet.
A káliumszint is jelentős hatással van az aldoszteron termelésére. A magas káliumszint (hiperkalémia) közvetlenül serkenti az aldoszteron szintézist, függetlenül az angiotenzin II-től. Az aldoszteron ezután hat a vesére, fokozva a kálium kiválasztását, ezáltal segítve a káliumszint normalizálását.
Az aldoszteron szintézisének és szekréciójának szabályozásában tehát az angiotenzin II és a káliumszint a két legfontosabb tényező.
A nátriumszint csökkenése (hiponatremia) is kisebb mértékben serkentheti az aldoszteron termelést. Ezenkívül az ACTH (adrenokortikotrop hormon), amelyet az agyalapi mirigy termel, szintén képes stimulálni az aldoszteron szintézist, de ez a hatás kevésbé jelentős, mint az angiotenzin II és a káliumszint hatása.
Az aldoszteron hatásai a vesére és a nátrium-víz háztartásra
Az aldoszteron, a mellékvesekéreg által termelt szteroid hormon, kulcsszerepet játszik a vérnyomás hosszú távú szabályozásában és a szervezet nátrium-víz háztartásának fenntartásában. Hatását elsősorban a vesére fejti ki, pontosabban a disztális tubulusokra és a gyűjtőcsatornákra. Itt kötődik az ásványi kortikoid receptorokhoz, ami egy bonyolult intracelluláris jelátviteli kaszkádot indít el.
Az aldoszteron legfontosabb hatása a nátrium visszaszívásának fokozása a vesében. Ennek eredményeként a nátrium visszajut a véráramba, míg a vizelettel kiválasztódó nátrium mennyisége csökken. Ezzel párhuzamosan az aldoszteron fokozza a kálium és a hidrogénionok kiválasztását a vizeletbe. Ez a kettős hatás segít fenntartani a szervezet elektrolit-egyensúlyát és sav-bázis háztartását.
A nátrium visszaszívásának következménye a víz visszatartása a szervezetben. Mivel a víz ozmotikusan követi a nátriumot, a vér térfogata növekszik, ami végső soron a vérnyomás emelkedéséhez vezet. Ez a mechanizmus különösen fontos a renin-angiotenzin-aldoszteron rendszer (RAAS) aktiválásakor, például vérvesztés vagy dehidratáció esetén. A RAAS ilyenkor az aldoszteron termelésének fokozásával próbálja helyreállítani a vérnyomást és a keringő vértérfogatot.
Az aldoszteron tehát a vese szintjén a nátrium visszaszívásának fokozásával, a kálium és hidrogénionok kiválasztásával, valamint a víz visszatartásával szabályozza a vérnyomást és a szervezet folyadékháztartását.
Az aldoszteron hatásai nem korlátozódnak kizárólag a vesére. Befolyásolja a verejtékmirigyek és a nyálmirigyek működését is, ahol szintén fokozza a nátrium visszaszívását. Az aldoszteron túlzott termelése (hiperaldoszteronizmus) magas vérnyomáshoz (hipertónia), alacsony káliumszinthez (hipokalémia) és egyéb elektrolit-zavarokhoz vezethet. Ezzel szemben az aldoszteron hiánya (hipoaldoszteronizmus) alacsony vérnyomást (hipotenzió) és magas káliumszintet (hiperkalémia) okozhat.
Összefoglalva, az aldoszteron egy létfontosságú hormon, amely a vesén keresztül szabályozza a nátrium-víz háztartást és a vérnyomást. Az aldoszteron hatásainak megértése elengedhetetlen a különböző betegségek, például a hipertónia és az elektrolit-zavarok kezeléséhez.
A RAAS szabályozása: negatív visszacsatolási mechanizmusok
A renin-angiotenzin-aldoszteron rendszer (RAAS) működését szigorú negatív visszacsatolási mechanizmusok szabályozzák, biztosítva a vérnyomás és a folyadékháztartás finomhangolását. Az angiotenzin II, a RAAS kulcsfontosságú szereplője, többféle módon is gátolja a rendszer további aktiválódását. Egyrészt, az angiotenzin II közvetlenül gátolja a renin felszabadulását a juxtaglomeruláris sejtekből a vesében. Ezt a hatást az AT1 receptorokon keresztül fejti ki, csökkentve a cAMP szintet, ami a renin szekréció elengedhetetlen feltétele.
Másrészt, a megemelkedett vérnyomás, mely az angiotenzin II értágító hatásának következménye, baroreceptorokat aktivál, melyek szintén gátolják a renin felszabadulását. Ez a vérnyomás-függő visszacsatolás kulcsfontosságú a vérnyomás túlzott emelkedésének megakadályozásában.
Az aldoszteron, egy másik fontos hormon a RAAS-ban, szintén részt vesz a negatív visszacsatolásban. Bár hatásai kevésbé direkt módon érvényesülnek, az aldoszteron által kiváltott nátrium- és vízvisszatartás növeli a vérvolument, ami csökkenti a renin felszabadulásának szükségességét.
A RAAS szabályozásának alapelve, hogy a rendszer aktivációja önmagát korlátozza, megelőzve a vérnyomás és a folyadékháztartás túlzott eltolódását.
Fontos megjegyezni, hogy a RAAS szabályozása komplex, és számos más tényező is befolyásolja, beleértve a szimpatikus idegrendszert, a kálium-szintet és a különböző peptideket, mint például az atriális natriuretikus peptidet (ANP). Ezen tényezők együttesen biztosítják a vérnyomás és a homeosztázis optimális fenntartását.
A RAAS szerepe a vese működésében
A renin-angiotenzin-aldoszteron rendszer (RAAS) kulcsszerepet játszik a vese működésének szabályozásában, ami közvetlen hatással van a vérnyomásra és a szervezet homeosztázisára. A vese juxtaglomeruláris apparátusa (JGA) termeli a renint, egy enzimet, amely elindítja a RAAS kaszkádját, amikor a vesén átfolyó vér mennyisége csökken, vagy a nátriumszint alacsony. Ez a renin felszabadulás a vese számára egy jelzés, hogy a szervezetnek több folyadékra és sóra van szüksége.
A renin az angiotenzinogént angiotenzin I-gyé alakítja. Az angiotenzin I ezután az angiotenzin-konvertáló enzim (ACE) hatására angiotenzin II-vé alakul. Az angiotenzin II számos módon befolyásolja a vese működését:
- Érszűkítő hatás: Az angiotenzin II összehúzza a veseafferens arterioláit, ami csökkenti a glomerulus filtrációs rátáját (GFR). Bár ez elsőre károsnak tűnhet, valójában segít fenntartani a vérnyomást a vesében.
- Nátrium- és vízvisszatartás: Az angiotenzin II serkenti a nátrium visszaszívását a proximális tubulusban, ami vizet is visszatart. Ez növeli a vér térfogatát és a vérnyomást.
- Aldoszteron felszabadulás: Az angiotenzin II serkenti a mellékvesekéregben az aldoszteron felszabadulását. Az aldoszteron a disztális tubulusban és a gyűjtőcsatornákban fokozza a nátrium visszaszívását és a kálium kiválasztását, ami tovább növeli a vér térfogatát.
A RAAS aktiválása a vese által tehát egy komplex mechanizmus, amely a vérnyomás emelésére és a folyadékháztartás szabályozására irányul, különösen alacsony vérnyomás vagy nátriumszint esetén.
Ezek a folyamatok együttesen biztosítják, hogy a vese képes legyen fenntartani a megfelelő vérnyomást és folyadékháztartást, ami elengedhetetlen a szervezet homeosztázisának fenntartásához. Az angiotenzin II hatásai a vesére tehát nem csupán a vérnyomás emelésére korlátozódnak, hanem a szervezet vízháztartásának finomhangolásában is fontos szerepet játszanak.
A RAAS aktivációja különböző patológiás állapotokban: magas vérnyomás, szívelégtelenség, vesebetegségek
A renin-angiotenzin-aldoszteron rendszer (RAAS) aktivációja különböző patológiás állapotokban gyakran adaptív mechanizmusként indul, de krónikus aktiválódása súlyosbíthatja a betegséget. Magas vérnyomásban (hipertónia) a RAAS túlműködése az angiotenzin II fokozott termeléséhez vezet, ami érösszehúzódást és nátriumretenciót okoz, ezáltal emelve a vérnyomást. Genetikai hajlam, vesebetegségek vagy egyéb tényezők is hozzájárulhatnak ehhez a túlzott aktivációhoz.
Szívelégtelenségben a csökkent perctérfogat aktiválja a RAAS-t, mivel a vesék alacsonyabb perfúziót érzékelnek. Az angiotenzin II és az aldoszteron hatására fokozódik a nátrium- és vízvisszatartás, ami a keringő vértérfogat növekedéséhez vezet. Bár ez rövid távon segíthet a szív terhelésének kompenzálásában, hosszú távon a megnövekedett folyadékterhelés tovább rontja a szívműködést és ödémához vezet. Ráadásul az angiotenzin II elősegíti a szívizom remodellingjét (átépülését), ami a szívelégtelenség progresszióját gyorsítja.
Vesebetegségek esetén a RAAS aktivációja komplex képet mutat. Egyrészt, a vese maga is a RAAS fontos szabályozója, így a vesekárosodás közvetlenül befolyásolhatja a rendszer működését. Másrészt, a vesebetegségek gyakran járnak együtt a vese perfúziójának csökkenésével, ami a renin felszabadulását serkenti. A glomeruláris filtrációs ráta (GFR) csökkenése szintén aktiválja a RAAS-t, ami további vesekárosodáshoz vezethet. A diabéteszes nefropátia esetében például az angiotenzin II részt vesz a glomerulusok károsodásában és a proteinuriában.
A krónikus RAAS aktiváció a magas vérnyomás, szívelégtelenség és vesebetegségek esetében egy ördögi kört hoz létre, ahol a rendszer túlműködése súlyosbítja az alapbetegséget, ami pedig tovább fokozza a RAAS aktivitását.
A RAAS gátlók, mint például az ACE-gátlók és az angiotenzin receptor blokkolók (ARB-k), kulcsfontosságúak ezen betegségek kezelésében. Ezek a gyógyszerek csökkentik az angiotenzin II szintjét vagy hatását, ezáltal csökkentve a vérnyomást, javítva a szívműködést és lassítva a vesebetegség progresszióját. Az aldoszteron antagonisták (pl. spironolakton, eplerenon) szintén alkalmazásra kerülnek, különösen szívelégtelenségben, mivel blokkolják az aldoszteron nátrium-visszatartó és fibrózist elősegítő hatásait.
A RAAS gátlók alkalmazása a kardiovaszkuláris betegségek kezelésében: ACE-gátlók, angiotenzin receptor blokkolók (ARB-k), aldoszteron antagonisták, renin inhibitorok
A renin-angiotenzin-aldoszteron rendszer (RAAS) kulcsszerepet játszik a vérnyomás szabályozásában és a só-víz háztartás fenntartásában. Ezért a RAAS különböző pontjain ható gyógyszerek, mint az ACE-gátlók, angiotenzin receptor blokkolók (ARB-k), aldoszteron antagonisták és renin inhibitorok, alapvető fontosságúak a kardiovaszkuláris betegségek kezelésében.
Az ACE-gátlók az angiotenzin-konvertáló enzim (ACE) működését gátolják, ezzel megakadályozzák az angiotenzin I angiotenzin II-vé alakulását. Az angiotenzin II egy erős vazokonstriktor, és serkenti az aldoszteron termelését is. Az ACE-gátlók alkalmazása csökkenti a vérnyomást, javítja a szívműködést, és védi a veséket.
Az angiotenzin receptor blokkolók (ARB-k) az angiotenzin II AT1 receptoraihoz kötődnek, blokkolva az angiotenzin II hatásait. Míg az ACE-gátlók az angiotenzin II termelését csökkentik, az ARB-k a hatását gátolják. Az ARB-k hatásossága hasonló az ACE-gátlókéhoz, de gyakran jobban tolerálhatók, különösen azoknál, akik ACE-gátlóktól köhögnek.
Az aldoszteron antagonisták, mint a spironolakton és az eplerenon, az aldoszteron receptorokhoz kötődnek a vesében, gátolva az aldoszteron hatásait. Az aldoszteron növeli a nátrium visszaszívását és a kálium kiválasztását, ami a vérnyomás emelkedéséhez vezet. Az aldoszteron antagonisták különösen hasznosak szívelégtelenségben és rezisztens magas vérnyomásban.
A renin inhibitorok, mint például az aliskiren, közvetlenül a renint gátolják, ami a RAAS kezdeti lépése. Ezáltal csökkentik az angiotenzin I termelését. Bár hatékonyak lehetnek a vérnyomás csökkentésében, használatuk kevésbé elterjedt, mint az ACE-gátlóké vagy az ARB-ké.
A RAAS gátlók kombinációja, bár elméletileg hatékonyabb lehet, fokozott mellékhatásokkal járhat, ezért alkalmazásuk szigorú orvosi felügyeletet igényel.
Ezek a gyógyszerek tehát a RAAS különböző pontjain avatkoznak be, lehetővé téve a vérnyomás hatékony szabályozását és a kardiovaszkuláris betegségek kezelését. A megfelelő gyógyszer kiválasztása és adagolása mindig az egyéni betegségprofil és a lehetséges mellékhatások figyelembevételével történik.
A RAAS genetikai variációi és azok kapcsolata a vérnyomás szabályozásával
A renin-angiotenzin-aldoszteron rendszer (RAAS) kulcsszerepet játszik a vérnyomás hosszú távú szabályozásában. Genetikai variációk a RAAS komponenseiben befolyásolhatják a rendszer aktivitását, és ezáltal a vérnyomást is. Ezek a variációk magyarázatot adhatnak arra, hogy az egyének miért reagálnak eltérően a sóbevitelre, stresszre vagy gyógyszeres kezelésre.
Számos génpolimorfizmust azonosítottak, amelyek összefüggésbe hozhatók a RAAS aktivitásával és a hipertónia kockázatával. Például, az angiotenzinogén (AGT) gén bizonyos variánsai magasabb angiotenzinogén szintekhez vezethetnek, ami fokozott angiotenzin II termelést és magasabb vérnyomást eredményezhet. Hasonlóképpen, az angiotenzin-konvertáló enzim (ACE) gén inszerciós/deléciós (I/D) polimorfizmusa befolyásolja az ACE enzim szintjét a vérben. A DD genotípusú egyének általában magasabb ACE aktivitást mutatnak, ami növelheti a hipertónia kockázatát.
Az aldoszteron-szintáz (CYP11B2) gén variációi is szerepet játszhatnak a vérnyomás szabályozásában, mivel ez a gén felelős az aldoszteron szintéziséért. Egyes variánsok fokozott aldoszteron termeléshez vezethetnek, ami nátrium- és vízvisszatartást okoz, ezáltal emelve a vérnyomást.
A RAAS génjeinek variációi nem csak a hipertónia kockázatát befolyásolják, hanem a szív- és érrendszeri betegségekkel kapcsolatos kockázatokat is.
A genetikai tesztelés lehetővé teheti a magas kockázatú egyének azonosítását, és személyre szabott kezelési stratégiák alkalmazását. Fontos azonban megjegyezni, hogy a RAAS genetikai variációi komplex módon hatnak egymásra és a környezeti tényezőkkel, ezért a genetikai hajlam nem jelenti automatikusan a betegség kialakulását.
További kutatások szükségesek ahhoz, hogy teljes mértékben megértsük a RAAS génjeinek variációi és a vérnyomás közötti kapcsolatot, és hogy hogyan lehet ezeket az információkat a klinikai gyakorlatban alkalmazni.
A RAAS és az elektrolit egyensúly kapcsolata
A renin-angiotenzin-aldoszteron rendszer (RAAS) kulcsszerepet játszik a vérnyomás szabályozásán túl az elektrolit egyensúly fenntartásában is. Az angiotenzin II. serkenti az aldoszteron szekrécióját a mellékvesekéregben. Az aldoszteron egy mineralokortikoid hormon, amely elsősorban a vese disztális tubulusaiban fejti ki hatását.
Itt az aldoszteron fokozza a nátrium reabszorpcióját a vizeletből a vérbe, miközben elősegíti a kálium és hidrogénionok kiválasztását a vizeletbe. Ez a folyamat elengedhetetlen a vér nátrium szintjének növeléséhez és a kálium szintjének csökkentéséhez, így szabályozva a vér elektrolit összetételét.
A RAAS által szabályozott nátrium- és kálium egyensúly közvetlen hatással van a sejtek ozmotikus nyomására és a sejtek közötti folyadék eloszlására, ami kritikus fontosságú a megfelelő sejtműködéshez és a szervezet homeosztázisának fenntartásához.
A RAAS túlműködése, például magas renin szintek esetén, hipernatrémiához (magas nátrium szint) és hipokalémiához (alacsony kálium szint) vezethet, ami számos egészségügyi problémát okozhat. Éppen ezért a RAAS gátlók, mint például az ACE-gátlók és az angiotenzin receptor blokkolók (ARB-k), gyakran alkalmazott gyógyszerek a magas vérnyomás és a szívelégtelenség kezelésében, mivel csökkentik a nátrium visszatartást és növelik a kálium szintet.
A RAAS befolyásolása életmóddal és táplálkozással
Életmódunk és táplálkozásunk jelentősen befolyásolja a Renin-Angiotenzin-Aldoszteron Rendszert (RAAS), ami kulcsszerepet játszik a vérnyomás szabályozásában. A magas sóbevitel például serkenti a RAAS-t, ami vízvisszatartáshoz és ezáltal a vérnyomás emelkedéséhez vezethet. Ezzel szemben a káliumban gazdag étrend segíthet a nátrium hatásainak ellensúlyozásában és a vérnyomás csökkentésében.
A rendszeres testmozgás bizonyítottan csökkenti a RAAS aktivitását. A mozgás hatására javul az érfalak rugalmassága és csökken az érszűkület kockázata, ami közvetetten befolyásolja a renin termelését. A stresszkezelés is fontos, mivel a krónikus stressz aktiválhatja a RAAS-t, hosszú távon hozzájárulva a magas vérnyomáshoz.
A testsúly optimalizálása szintén lényeges. Az elhízás összefüggésben áll a RAAS fokozott aktivitásával. A fogyás segíthet a rendszer egyensúlyának helyreállításában. Bizonyos táplálékkiegészítők, például a magnézium, szintén szerepet játszhatnak a vérnyomás szabályozásában és a RAAS modulálásában.
A vérnyomás szabályozásában a legfontosabb, hogy a megfelelő életmóddal és táplálkozással támogassuk a RAAS egyensúlyát, ezzel megelőzve vagy kezelve a magas vérnyomást.
Fontos megjegyezni, hogy minden szervezet más, ezért az egyénre szabott megközelítés a leghatékonyabb. A háziorvossal vagy dietetikussal való konzultáció segíthet a személyre szabott étrend és életmód kialakításában.