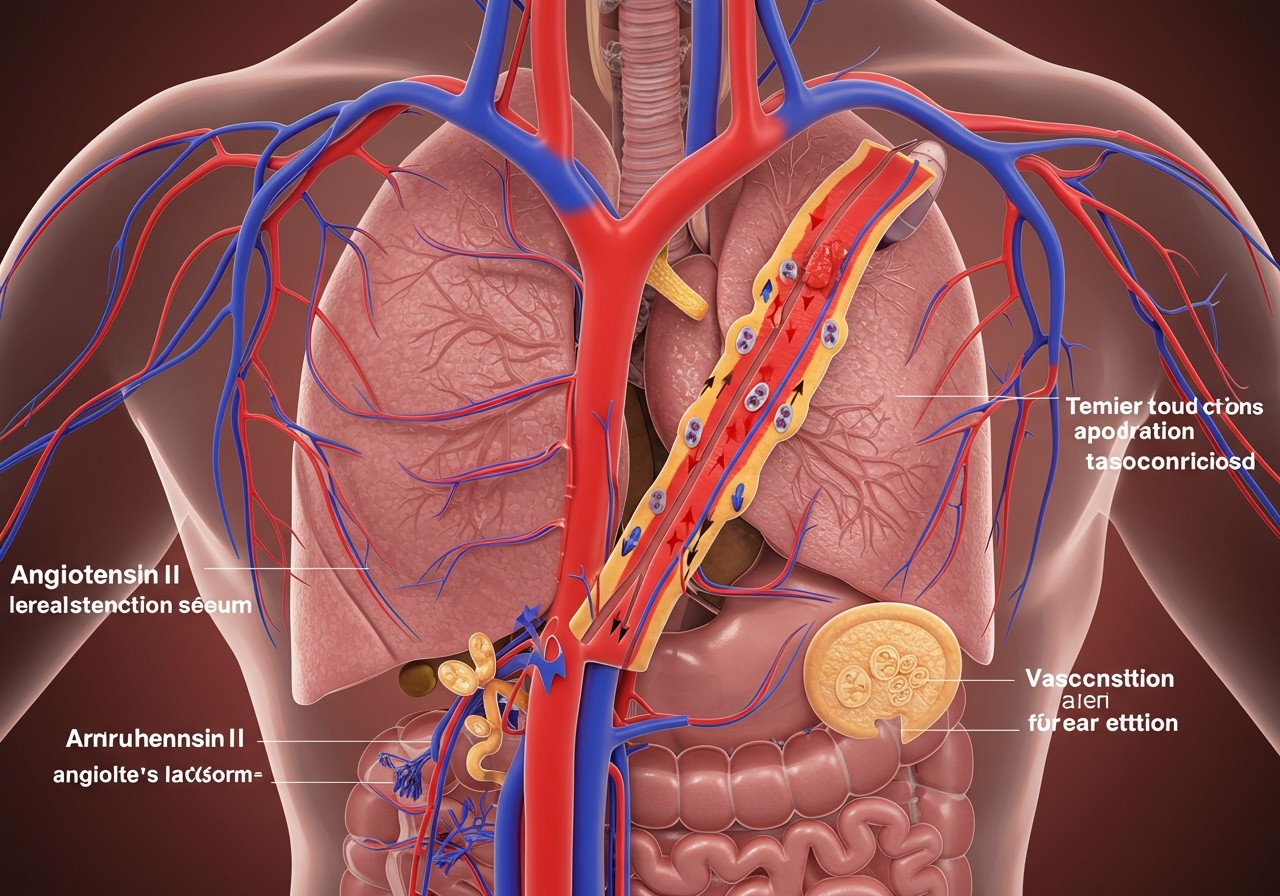
Az Angiotenzin II egy hormon, ami kulcsszerepet játszik a vérnyomás szabályozásában és a folyadékháztartás fenntartásában. A renin-angiotenzin-aldoszteron rendszer (RAAS) egyik központi eleme, amely egy komplex hormonális kaszkád, és a szervezet válasza a vérnyomás csökkenésére vagy a nátriumhiányra.
Amikor a vérnyomás esik, vagy a vesék érzékelik a nátriumszint csökkenését, a vesék renint bocsátanak ki a véráramba. A renin egy enzim, ami az angiotenzinogént (a máj által termelt fehérjét) angiotenzin I-é alakítja. Az angiotenzin I önmagában még nem aktív. Ezután az angiotenzin-konvertáló enzim (ACE), amely főként a tüdőben található, az angiotenzin I-et angiotenzin II-vé alakítja.
Az Angiotenzin II a RAAS legaktívabb komponense, és számos fiziológiai hatást gyakorol a szervezetre. Ezek a hatások mind a vérnyomás emelését és a folyadékháztartás helyreállítását célozzák.
Az Angiotenzin II számos módon fejti ki hatását. Egyrészt közvetlenül összehúzza az ereket, ami növeli a vérnyomást. Másrészt serkenti az aldoszteron termelődését a mellékvesekéregben. Az aldoszteron egy másik hormon, ami a vesékben fokozza a nátrium és víz visszaszívását, ezáltal növelve a vér térfogatát és a vérnyomást. Ezen kívül, az Angiotenzin II serkenti a szomjúság érzetét, ami a folyadékbevitel növeléséhez vezet, tovább növelve a vér térfogatát.
Fontos megjegyezni, hogy az Angiotenzin II hatásai nem korlátozódnak a vérnyomás szabályozására. Befolyásolja a szív működését, a vesék funkcióit, és szerepet játszhat a gyulladásos folyamatokban is. Az Angiotenzin II receptorok (AT1 és AT2) különböző szövetekben találhatók, és a receptor típusától függően eltérő válaszokat válthatnak ki.
Az Angiotenzin II keletkezése és a renin-angiotenzin-aldoszteron rendszer (RAAS)
Az Angiotenzin II (Ang II) egy erőteljes hormon, mely központi szerepet játszik a vérnyomás szabályozásában és a folyadékháztartás fenntartásában. Keletkezése a renin-angiotenzin-aldoszteron rendszer (RAAS) bonyolult, több lépésből álló folyamatának eredménye.
A RAAS a vesében termelődő renin enzim felszabadulásával indul. A renin szekrécióját számos tényező befolyásolja, többek között a vesék csökkent vérnyomása, a nátriumion-szint csökkenése a vese disztális tubulusaiban, valamint a szimpatikus idegrendszer aktiválódása. A renin ezután az angiotenzinogént, egy máj által termelt fehérjét, angiotenzin I-gyé (Ang I) alakítja.
Az Ang I önmagában nem rendelkezik jelentős biológiai aktivitással. Átalakulása Ang II-vé az angiotenzin-konvertáló enzim (ACE) közreműködésével történik. Az ACE legfőképpen a tüdőben található meg, de a szervezet számos más szövetében is jelen van, beleértve a veséket, az agyat és a szívet. Az ACE az Ang I-ről két aminosavat leválasztva Ang II-t hoz létre.
Az Angiotenzin II létrejötte a renin, az angiotenzinogén és az angiotenzin-konvertáló enzim (ACE) szigorúan szabályozott kölcsönhatásának eredménye, amely a RAAS rendszer kulcsfontosságú eleme.
Az Ang II számos szervre és szövetre gyakorol hatást, melyek mind hozzájárulnak a vérnyomás emeléséhez és a folyadékháztartás szabályozásához. Hatásai közé tartozik az érszűkítés (vasokonstrikció), az aldoszteron termelésének serkentése a mellékvesében (ami nátrium- és vízvisszatartást eredményez), az antidiuretikus hormon (ADH) felszabadulásának fokozása a hipofízisben (szintén vízvisszatartás), valamint a szomjúságérzet növelése.
A RAAS rendszer diszfunkciója számos betegséghez vezethet, beleértve a magas vérnyomást (hipertóniát), a szívelégtelenséget és a vesebetegségeket. Ezért a RAAS gátlása, például ACE-gátlókkal vagy angiotenzin II receptor blokkolókkal (ARB-k), gyakori terápiás stratégia ezen állapotok kezelésében.
Az Angiotenzin II fő hatásai a vérnyomás szabályozására
Az Angiotenzin II a vérnyomás szabályozásának egyik kulcsfontosságú szereplője. Hatásai komplexek és több mechanizmuson keresztül érvényesülnek, amelyek végső soron a vérnyomás emelkedéséhez vezetnek.
Az egyik legfontosabb hatása az erek összehúzása (vazokonstrikció). Az Angiotenzin II közvetlenül hat a simaizomsejtekre az érfalakban, ami azok összehúzódását eredményezi. Ez az érszűkület növeli az érellenállást, ami azonnal emeli a vérnyomást.
Emellett az Angiotenzin II serkenti az aldoszteron termelését a mellékvesekéregben. Az aldoszteron egy szteroid hormon, amely a vesékben fokozza a nátrium és víz visszaszívását. Ezáltal nő a vérvolumen, ami szintén hozzájárul a vérnyomás emelkedéséhez. Minél több nátrium és víz marad a szervezetben, annál nagyobb a vérvolumen és a vérnyomás.
Az Angiotenzin II tehát egyszerre hat az érfalakra és a vesére, ezáltal biztosítva a vérnyomás hatékony emelését.
További mechanizmusként az Angiotenzin II központi idegrendszeri hatásokkal is rendelkezik. Serkenti a szimpatikus idegrendszert, ami tovább fokozza a vazokonstrikciót és a szívműködést, így tovább növelve a vérnyomást és a pulzusszámot.
Nem szabad elfelejteni az Angiotenzin II antidiuretikus hormonra (ADH) gyakorolt hatását sem. Az ADH, vagy vazopresszin, szintén a vesékben hat, növelve a víz visszaszívását. Ez tovább növeli a vérvolument, hozzájárulva a vérnyomás emeléséhez.
Mindezek a hatások együttesen teszik az Angiotenzin II-t a vérnyomás szabályozásának egyik legerősebb hormonjává. A renin-angiotenzin-aldoszteron rendszer (RAAS) kulcsfontosságú eleme, és diszfunkciója súlyos egészségügyi problémákhoz, például magas vérnyomáshoz (hipertónia) vezethet.
Az Angiotenzin II hatása a vesére: nátrium- és vízvisszatartás
Az Angiotenzin II (Ang II) jelentős hatást gyakorol a veseműködésre, elsősorban a nátrium- és vízvisszatartás szabályozásán keresztül. Amikor a szervezetben csökken a vérnyomás, vagy a nátriumszint, a renin-angiotenzin-aldoszteron rendszer (RAAS) aktiválódik, melynek kulcsfontosságú szereplője az Ang II.
Az Ang II több mechanizmuson keresztül fokozza a nátrium-visszatartást a vesében. Egyrészt, közvetlenül hat a proximalis tubulus sejtjeire, fokozva a nátrium és a víz reabszorpcióját. Ezáltal kevesebb nátrium és víz választódik ki a vizelettel, ami hozzájárul a vér volumenének növeléséhez és a vérnyomás emeléséhez.
Másrészt, az Ang II serkenti az aldoszteron szekréciót a mellékvesekéregben. Az aldoszteron egy mineralokortikoid hormon, mely a distalis tubulusokra és a gyűjtőcsatornákra hatva növeli a nátrium-visszatartást és a kálium-kiválasztást. Ez a folyamat tovább erősíti a vérvolumen növekedését.
Ezenkívül, az Ang II közvetlenül hat a vesék vas afferens arterioláira, összehúzva azokat, ami csökkenti a glomeruláris filtrációs rátát (GFR). Bár ez első látásra ellentmondásosnak tűnhet (hiszen csökkenti a vesén áthaladó vér mennyiségét), a nátrium- és vízvisszatartás szempontjából végső soron pozitív hatása van, mivel a filtrált nátrium mennyisége is csökken, így kevesebb nátriumot kell visszaszívni.
Az Angiotenzin II kulcsszerepet játszik a vérnyomás szabályozásában a nátrium- és vízvisszatartás fokozásával a vesében.
Végül, az Ang II befolyásolja az antidiuretikus hormon (ADH) szekrécióját is a hipofízisből. Az ADH, más néven vazopresszin, fokozza a víz reabszorpcióját a gyűjtőcsatornákban, ami tovább növeli a vérvolument és a vérnyomást. Az Ang II tehát közvetetten, az ADH szekréciójának serkentésével is hozzájárul a vízvisszatartáshoz.
Az Angiotenzin II hatása a szívre: hipertrófia és remodeláció
Az Angiotenzin II (Ang II) jelentős szerepet játszik a szívműködés szabályozásában, de krónikus emelkedése káros hatásokhoz vezethet, különösen a szív hipertrófiájához és remodelációjához. A hipertrófia a szívizomsejtek méretének növekedését jelenti, ami kezdetben kompenzációs mechanizmusként működik a megnövekedett terhelés ellen. Az Ang II közvetlenül stimulálja a szívizomsejteket (kardiomiocitákat) a növekedésre, aktiválva különböző intracelluláris jelátviteli útvonalakat, mint például a MAPK (mitogén-aktivált protein kináz) és a PI3K/Akt útvonalakat.
Ez a növekedés azonban nem mindig előnyös. A patológiás hipertrófia, amelyet az Ang II indukál, gyakran diszfunkcionális, és nem jár a szív teljesítményének javulásával. Ehelyett a szívfal megvastagodásához, a kamrai üreg szűküléséhez és a diastolés diszfunkcióhoz vezethet. Ezenkívül az Ang II fokozza a kollagén szintézisét a szívizomban, ami fibrosist eredményez. A fibrosis csökkenti a szív rugalmasságát és tovább rontja a szívműködést.
Az Angiotenzin II által kiváltott szív remodeláció a szív szerkezetének és funkciójának kedvezőtlen átalakulását jelenti, amely hosszú távon szívelégtelenséghez vezethet.
A remodeláció magában foglalja a szívizomsejtek pusztulását (apoptózis), a gyulladást és az extracelluláris mátrix szerkezetének megváltozását. Az Ang II serkenti a gyulladásos citokinek termelődését, amelyek tovább károsítják a szívizomsejteket és hozzájárulnak a remodelációhoz. Ezenkívül az Ang II aktiválja a mátrix metalloproteinázokat (MMP-k), amelyek lebontják az extracelluláris mátrixot, ami a szívfal elvékonyodásához és gyengüléséhez vezethet.
Az Ang II hatásainak megértése kulcsfontosságú a szívbetegségek kezelésében. Az ACE-gátlók és az angiotenzin receptor blokkolók (ARB-k) hatékonyan csökkentik az Ang II szintjét vagy blokkolják annak receptorait, ezáltal megakadályozva a hipertrófiát és a remodelációt. Ezek a gyógyszerek széles körben alkalmazottak a magas vérnyomás, a szívelégtelenség és a szívinfarktus utáni állapotok kezelésében, javítva a betegek prognózisát.
Az Angiotenzin II szerepe az érelmeszesedésben és az érrendszeri gyulladásban
Az angiotenzin II (Ang II) kulcsszerepet játszik az érelmeszesedés (atherosclerosis) kialakulásában és progressziójában, valamint az érrendszeri gyulladás fenntartásában. Ez a hatás több mechanizmuson keresztül valósul meg. Egyrészt, az Ang II serkenti a reaktív oxigéngyökök (ROS) termelését, ami oxidatív stresszt okoz. Az oxidatív stressz károsítja az érfal sejtjeit, különösen az endotéliumot, ami az erek belső rétegét képezi.
Az endotélium károsodása kulcsfontosságú lépés az érelmeszesedésben, mivel lehetővé teszi a koleszterin, különösen az LDL (low-density lipoprotein) bejutását az érfalba. Az Ang II emellett fokozza a gyulladásos citokinek, mint például az interleukin-6 (IL-6) és a tumor nekrózis faktor alfa (TNF-α) termelését. Ezek a citokinek aktiválják az immunsejteket, amelyek tovább súlyosbítják az érfal gyulladását.
Az Ang II hatására a simaizomsejtek proliferálnak és migrálnak az érfalba, ami hozzájárul az atheromás plakk vastagodásához. Továbbá, az Ang II fokozza az adhéziós molekulák, például a VCAM-1 (vascular cell adhesion molecule-1) és az ICAM-1 (intercellular adhesion molecule-1) expresszióját az endotéliumon. Ezek az adhéziós molekulák elősegítik a monociták és más immunsejtek tapadását az érfalhoz, ami a gyulladásos folyamat részét képezi.
Az Angiotenzin II tehát nem csupán a vérnyomás szabályozásában játszik szerepet, hanem aktívan hozzájárul az érelmeszesedéshez és az érrendszeri gyulladáshoz, komplex módon befolyásolva az érrendszer egészségét.
Az Ang II emellett befolyásolja a vérlemezkék aktivitását is, növelve az aggregáció hajlamát, ami fokozza a trombózis kockázatát az atheromás plakkok területén. Mindezek a hatások együttesen hozzájárulnak az érrendszeri betegségek, például a szívinfarktus és a stroke kialakulásához és súlyosbodásához.
Az Angiotenzin II hatása az idegrendszerre: szimpatikus aktivitás fokozása
Az angiotenzin II (Ang II) nem csupán a vesékre és a vérnyomásra van hatással, hanem jelentős szerepet játszik az idegrendszer működésében is. Kiemelten fontos ezen belül a szimpatikus idegrendszer aktivitásának fokozása.
Az Ang II közvetlenül hat az agytörzsben található területekre, mint például a nucleus tractus solitarii (NTS), amely kulcsfontosságú a vérnyomás szabályozásában. Az Ang II receptorok (AT1 receptorok) jelenléte ezeken a területeken lehetővé teszi, hogy az Ang II közvetlenül stimulálja a szimpatikus idegrendszert, ami fokozott noradrenalin felszabaduláshoz vezet a periférián.
Ez a fokozott szimpatikus aktivitás eredményezhet megnövekedett szívfrekvenciát, a vérerek összehúzódását (vazokonstrikciót), és ezáltal a vérnyomás emelkedését.
Ezen felül, az Ang II befolyásolhatja a baroreceptor reflexet is. A baroreceptorok érzékelik a vérnyomás változásait, és normálisan a szimpatikus aktivitás csökkenéséhez vezetnek magas vérnyomás esetén. Az Ang II azonban csökkentheti a baroreceptor reflex érzékenységét, ami tovább erősíti a szimpatikus aktivitást és hozzájárul a magas vérnyomás fenntartásához.
A krónikus Ang II expozíció hozzájárulhat a szimpatikus idegrendszer túlműködéséhez, ami számos kardiovaszkuláris betegségben megfigyelhető. Ezért az Ang II receptor blokkolók (ARB-k) és az ACE-gátlók alkalmazása nem csupán a vérnyomás csökkentését célozza, hanem a szimpatikus idegrendszer túlzott aktivitásának mérséklését is.
Az Angiotenzin II szerepe a cukorbetegség kialakulásában és progressziójában
Az angiotenzin II (Ang II) jelentős szerepet játszik a cukorbetegség kialakulásában és progressziójában, túlmutatva a hagyományos vérnyomásemelő hatásán. Az Ang II közvetlenül befolyásolja a glükóz metabolizmusát és az inzulinrezisztenciát különböző mechanizmusokon keresztül.
Egyrészt, az Ang II serkenti a NADPH oxidáz enzim aktivitását, ami oxidatív stresszhez vezet a hasnyálmirigy béta-sejtjeiben. Ez a megnövekedett oxidatív stressz károsítja a béta-sejteket, csökkentve az inzulin szekréciót és hozzájárulva a 2-es típusú cukorbetegség (T2DM) kialakulásához. Emellett, az Ang II hatására a vázizomzatban és a májban csökken az inzulin érzékenysége, ami szintén hozzájárul a glükóz intoleranciához.
Másrészt, az Ang II fokozza a gyulladásos citokinek (pl. TNF-α, IL-6) termelését, ami további inzulinrezisztenciát okoz. A gyulladásos citokinek gátolják az inzulin jelátviteli útvonalait, rontva a glükóz felvételét a sejtekbe.
Az Ang II tehát komplex módon avatkozik be a cukorbetegség patogenezisébe, nem csupán a vérnyomás emelésével, hanem a glükóz anyagcsere közvetlen befolyásolásával és az inzulinrezisztencia fokozásával.
Az Ang II szerepe a diabéteszes nefropátiában is kiemelkedő. Az Ang II fokozza a glomerulusokban a fehérjevesztést (proteinuriát) és a glomeruloszklerózist, ami a veseelégtelenség progressziójához vezet. Az Ang II gátlók (ACE-gátlók és ARB-k) széles körben alkalmazottak a diabéteszes nefropátia kezelésében, mivel csökkentik a proteinuriát és lassítják a veseelégtelenség progresszióját.
Fontos megjegyezni, hogy az Ang II hatásai nem korlátozódnak a fenti mechanizmusokra, és további kutatások szükségesek a teljes körű megértéshez.
Az Angiotenzin II és az inzulinrezisztencia kapcsolata
Az angiotenzin II (Ang II) nem csupán a vérnyomásszabályozásban játszik szerepet, hanem jelentős hatással van az inzulinrezisztencia kialakulására is. Több mechanizmuson keresztül fejti ki ezt a hatást. Először is, az Ang II csökkenti a glükóz felvételét az izomsejtekbe, ami kulcsfontosságú az inzulinhatás szempontjából. Ez a hatás részben a PI3K/Akt jelátviteli útvonal gátlásán keresztül valósul meg.
Másodszor, az Ang II fokozza a szimpatikus idegrendszer aktivitását, ami növeli a katekolaminok (pl. adrenalin) szintjét. A katekolaminok pedig inzulinrezisztenciát okozhatnak a májban és az izmokban.
Harmadszor, az Ang II elősegíti a gyulladásos folyamatokat a szervezetben. A krónikus gyulladás pedig szorosan összefügg az inzulinrezisztenciával. Az Ang II fokozza a gyulladásos citokinek (pl. TNF-alfa, IL-6) termelését, amelyek gátolják az inzulin jelátvitelét.
Az inzulinrezisztencia és az Ang II közötti kapcsolat kétirányú. Az inzulinrezisztencia fokozhatja az Ang II termelését, ami tovább rontja az inzulinérzékenységet, egy ördögi kört hozva létre.
Mindezek alapján a renin-angiotenzin-aldoszteron rendszer (RAAS) gátlói, mint például az ACE-gátlók és az angiotenzin II receptor blokkolók (ARB-k), nem csupán a vérnyomást csökkenthetik, hanem az inzulinérzékenység javításával is hozzájárulhatnak a metabolikus szindróma és a 2-es típusú cukorbetegség kezeléséhez.
Az Angiotenzin II hatása a mellékvesekéregre: aldoszteron szekréció
Az Angiotenzin II egyik legfontosabb hatása a mellékvesekéregre irányul, ahol ösztönzi az aldoszteron szekrécióját. Az aldoszteron egy szteroid hormon, amely kulcsszerepet játszik a szervezet nátrium- és káliumháztartásának szabályozásában, valamint a vérnyomás kontrollálásában.
Az Angiotenzin II közvetlenül kötődik a mellékvesekéregben található AT1 receptorokhoz, ami egy bonyolult jelátviteli kaszkádot indít el, végeredményben az aldoszteron termelésének és felszabadulásának növekedéséhez vezet.
Az aldoszteron hatására a vese visszaszívja a nátriumot a vizeletből a véráramba, miközben káliumot választ ki a vizeletbe. Ez a folyamat növeli a vér térfogatát és ezáltal a vérnyomást. Krónikus aktiválódás esetén az Angiotenzin II által kiváltott túlzott aldoszteron termelés hozzájárulhat a magas vérnyomás (hipertónia) kialakulásához és fenntartásához, valamint más szív- és érrendszeri problémákhoz.
Fontos megjegyezni, hogy az Angiotenzin II nem az egyetlen tényező, amely befolyásolja az aldoszteron szekrécióját. Más tényezők, mint például a szérum káliumszintje és az ACTH (adrenokortikotrop hormon) szintén szerepet játszanak ebben a komplex hormonális szabályozásban. Azonban az Angiotenzin II kulcsfontosságú a renin-angiotenzin-aldoszteron rendszer (RAAS) működésében, ami a vérnyomás hosszú távú szabályozásának egyik fő mechanizmusa.
Az Angiotenzin II szerepe a gyulladásos folyamatokban
Az Angiotenzin II (Ang II) nem csupán a vérnyomás szabályozásában játszik kulcsszerepet, hanem jelentős hatással van a gyulladásos folyamatokra is. Az Ang II pro-inflammatorikus citokinek, mint például az interleukin-6 (IL-6), interleukin-1β (IL-1β) és a tumor nekrózis faktor alfa (TNF-α) termelését serkenti különböző sejtekben, beleértve az immunsejteket és a vascularis simaizomsejteket.
Ezek a citokinek hozzájárulnak a krónikus gyulladás kialakulásához és fenntartásához, ami számos betegségben, például a cardiovascularis betegségekben, a veseelégtelenségben és a cukorbetegségben megfigyelhető. Az Ang II aktiválja a NF-κB jelátviteli útvonalat, ami további gyulladásos mediátorok expresszióját eredményezi.
Az Ang II által kiváltott gyulladásos válaszok közvetlenül károsíthatják a szöveteket és szerveket, hozzájárulva a betegségek progressziójához.
Ezenkívül az Ang II fokozza a monociták és makrofágok aktivitását, ami növeli a reaktív oxigén gyökök (ROS) termelését és a gyulladásos sejtek infiltrációját a szövetekbe. A ROS tovább fokozza a gyulladásos folyamatokat és oxidatív stresszt okoz.
Az Ang II receptor blokkolók (ARB-k) és az ACE-gátlók, amelyek az Ang II termelődését vagy hatását gátolják, csökkenthetik a gyulladást és javíthatják a klinikai eredményeket a fent említett betegségekben. A gyulladásos folyamatok Ang II általi modulációjának megértése kulcsfontosságú a terápiás stratégiák fejlesztéséhez.
Az Angiotenzin II receptorok: AT1 és AT2 receptorok, funkcióik
Az angiotenzin II hatásait a szervezetben elsősorban két fő receptoraltípus közvetíti: az AT1 receptor és az AT2 receptor. Bár mindkettő kötődik az angiotenzin II-höz, a funkcióik jelentősen eltérnek, és gyakran ellentétes hatásokat váltanak ki.
Az AT1 receptorok felelősek az angiotenzin II legtöbb ismert, vérnyomást növelő hatásáért. Aktiválásuk vazokonstrikcióhoz (az erek szűküléséhez) vezet, ami növeli a perifériás ellenállást és ezáltal a vérnyomást. Ezen kívül serkentik az aldoszteron termelését a mellékvesekéregben, ami fokozza a nátrium és víz visszatartását a vesékben, tovább növelve a vérvolument és a vérnyomást. Az AT1 receptorok szerepet játszanak a sejtproliferációban, a gyulladásban és a szöveti fibrózisban is, hozzájárulva a szív- és érrendszeri betegségek kialakulásához.
Az AT1 receptorok blokkolása (pl. angiotenzin receptor blokkolókkal, ARB-kkel) a magas vérnyomás kezelésének egyik alapvető stratégiája.
Ezzel szemben az AT2 receptorok aktiválása általában vazodilatációt (az erek tágulását) eredményezi, ami csökkenti a vérnyomást. Úgy tűnik, hogy szerepet játszanak a sejtosztódás gátlásában, a gyulladás csökkentésében és a szöveti regenerációban. Bár az AT2 receptorok pontos funkciói még mindig kutatás tárgyát képezik, egyre több bizonyíték utal arra, hogy védő hatásuk van a szív- és érrendszeri betegségekkel szemben. Az AT2 receptorok aktiválása ellensúlyozhatja az AT1 receptorok káros hatásait, és elősegítheti a szöveti helyreállítást.
Fontos megjegyezni, hogy az AT1 és AT2 receptorok aránya és eloszlása a különböző szövetekben eltérő lehet, és ez befolyásolja az angiotenzin II által kiváltott válaszokat. A két receptor közötti egyensúly felborulása hozzájárulhat a különböző betegségek patogeneziséhez.
Angiotenzin II antagonisták (ARB-k): hatásmechanizmus és klinikai alkalmazás
Az angiotenzin II antagonisták, más néven ARB-k (angiotenzin receptor blokkolók), kulcsfontosságú szerepet töltenek be a magas vérnyomás és más kardiovaszkuláris betegségek kezelésében. Hatásmechanizmusuk lényege, hogy szelektíven blokkolják az angiotenzin II AT1 receptorait a különböző szövetekben, például a simaizomzatban, a vesében és a mellékvesékben. Ez megakadályozza, hogy az angiotenzin II kötődjön ezekhez a receptorokhoz, így kivédik az általa kiváltott vasoconstrictiót (érszűkületet), az aldoszteron szekréciót és a nátrium visszatartást.
Ezzel ellentétben, az ACE-gátlókkal szemben, az ARB-k nem befolyásolják a bradikinin lebontását, ami csökkentheti a köhögés kockázatát, ami gyakori mellékhatás az ACE-gátlók szedésekor.
Klinikai alkalmazásuk széleskörű:
- Magas vérnyomás (hypertonia) kezelése
- Szívelégtelenség kezelése (általában ACE-gátlók intoleranciája esetén)
- Diabéteszes nefropátia (vesekárosodás) progressziójának lassítása
- Szívinfarktus utáni állapot kezelése
Az ARB-k hatékony alternatívát jelentenek az ACE-gátlókkal szemben, különösen azok számára, akiknél az ACE-gátlók nem tolerálhatók.
Fontos megjegyezni, hogy az ARB-k alkalmazása során is figyelni kell a mellékhatásokra, mint például a szédülés, a hyperkalaemia (magas káliumszint) és a vesefunkció romlása. Terhesség alatt szedésük szigorúan ellenjavallt.
ACE-gátlók: hatásmechanizmus és az Angiotenzin II szintre gyakorolt hatás
Az ACE-gátlók (Angiotenzin-konvertáló enzim gátlók) a magas vérnyomás és bizonyos szívbetegségek kezelésében kulcsfontosságú gyógyszerek. Hatásmechanizmusuk az angiotenzin I angiotenzin II-vé történő átalakításának gátlásán alapul. Az ACE enzim felelős ezért a konverzióért, így az ACE-gátlók megakadályozzák az angiotenzin II termelődését.
Mivel az angiotenzin II erős érösszehúzó hatású, a termelődésének csökkentése az erek kitágulásához vezet, ezáltal csökkentve a vérnyomást. Emellett az angiotenzin II serkenti az aldoszteron termelését is, ami a nátrium és víz visszatartását eredményezi a vesékben. Az ACE-gátlók csökkentik az aldoszteron szintjét is, ami tovább segíti a vérnyomás csökkentését.
Az ACE-gátlók tehát közvetlenül befolyásolják az angiotenzin II szintjét a szervezetben, jelentősen csökkentve azt, ami kulcsfontosságú a vérnyomás szabályozásában és a szív- és érrendszeri betegségek kezelésében.
Fontos megjegyezni, hogy az ACE-gátlók szedése során a káliumszint emelkedhet, ezért a betegeknek rendszeres orvosi ellenőrzésre van szükségük. Mellékhatások is előfordulhatnak, például száraz köhögés, de ezek általában enyhék és kezelhetők.
Az ACE-gátlók nélkülözhetetlenek a renin-angiotenzin-aldoszteron rendszer (RAAS) szabályozásában, és a megfelelő adagolásukkal jelentősen javítható a szív- és érrendszeri betegek életminősége.
Az ARB-k és ACE-gátlók összehasonlítása: előnyök és hátrányok
Az ARB-k (angiotenzin II receptor blokkolók) és az ACE-gátlók (angiotenzin-konvertáló enzim gátlók) mindkét gyógyszercsoport az angiotenzin II rendszerre hatva csökkenti a vérnyomást, de más mechanizmusokkal. Az ACE-gátlók az angiotenzin I angiotenzin II-vé alakulását gátolják, míg az ARB-k az angiotenzin II receptorokhoz kötődnek, megakadályozva az angiotenzin II hatását.
Az ACE-gátlók egyik gyakori mellékhatása a száraz köhögés, mely az ARB-knél ritkábban fordul elő. Ez azért van, mert az ACE-gátlók a bradikinin lebontását is gátolják, ami köhögést okozhat. Emiatt az ARB-k gyakran előnyösebbek azoknál a betegeknél, akiknél ACE-gátlókkal szemben köhögés jelentkezik.
Mindkét gyógyszercsoport hatékony a magas vérnyomás, szívelégtelenség és a diabéteszes nefropátia kezelésében. Az ARB-k és ACE-gátlók hasonló hatékonyságot mutatnak a kardiovaszkuláris események megelőzésében is.
Fontos megjegyezni, hogy mindkét gyógyszercsoport terhesség alatt ellenjavallt, mivel károsíthatják a magzatot.
Az ARB-k általában jobban tolerálhatók az ACE-gátlóknál a mellékhatások tekintetében, különösen a köhögés szempontjából, de a választás a beteg egyéni állapotától és a kezelőorvos döntésétől függ.
Egyes tanulmányok szerint az ARB-k kevésbé okoznak angioödémát (allergiás eredetű duzzanatot) mint az ACE-gátlók, bár ez a kockázat mindkét gyógyszercsoportnál fennáll. Mindkét gyógyszercsoport esetén rendszeres orvosi ellenőrzés szükséges a megfelelő dózis beállításához és a mellékhatások figyelemmel kíséréséhez.
Az Angiotenzin II szerepe a szívelégtelenségben
Szívelégtelenség esetén az angiotenzin II káros hatásai felerősödnek. A szívizom terhelésének növelése (afterload emelése a vazokonstrikció révén) rontja a szív teljesítményét, és hozzájárul a szívizom hipertrófiájához, azaz a szív megnagyobbodásához. Ez a hipertrófia kezdetben kompenzációs mechanizmusként működik, de hosszútávon a szívizom merevségéhez és a diasztolés diszfunkcióhoz vezet.
Az angiotenzin II serkenti a fibroblastok aktivitását, ami fokozott kollagén lerakódáshoz és a szívizom fibrotizációjához vezet. Ez a folyamat tovább rontja a szívizom rugalmasságát és pumpafunkcióját. Emellett az angiotenzin II direkt módon is károsíthatja a szívizomsejteket, például oxidatív stressz indukálásával és gyulladásos folyamatok beindításával.
Az angiotenzin II központi szerepet játszik a szívelégtelenség progressziójában, mivel hozzájárul a szívizom remodelációjához, a vazokonstrikcióhoz és a só-víz retencióhoz, amelyek mind rontják a szív teljesítményét és fokozzák a tüneteket.
Éppen ezért az angiotenzin II hatásainak gátlása, például ACE-gátlókkal, angiotenzin receptor blokkolókkal (ARB-k), vagy angiotenzin receptor neprilizin inhibitorokkal (ARNI-k) kulcsfontosságú a szívelégtelenség kezelésében. Ezek a gyógyszerek segítenek csökkenteni a szív terhelését, lassítani a szívizom remodelációját és javítani a betegek életminőségét.
Az Angiotenzin II szerepe a veseelégtelenségben
Az Angiotenzin II (Ang II) kulcsszerepet játszik a veseelégtelenség progressziójában. Bár a renin-angiotenzin-aldoszteron rendszer (RAAS) aktiválódása kezdetben kompenzációs mechanizmusként szolgál a csökkent vesefunkció esetén, hosszú távon káros hatásai érvényesülnek.
Az Ang II direkt módon károsítja a vesét. Összehúzza az afferens és efferens arteriolákat a glomeruluson belül, ami növeli a glomeruluson belüli nyomást (glomeruláris hipertenzió). Ez a megnövekedett nyomás károsítja a glomerulus szűrőmembránját, ami proteinuriához (fehérje megjelenése a vizeletben) vezet. A proteinuriát a veseelégtelenség egyik fontos markereként tartjuk számon.
Emellett az Ang II serkenti a gyulladást és a fibrosist a vesében. Aktiválja a gyulladásos citokineket és növekedési faktorokat, amelyek a vese szöveteinek hegesedéséhez vezetnek (glomerulosclerosis és tubulointersticiális fibrosis). Ez a fibrotikus szövet fokozatosan helyettesíti a funkcionális veseszövetet, tovább rontva a veseműködést.
Az Angiotenzin II blokkolói (ARB-k) és az ACE-gátlók széles körben alkalmazott gyógyszerek a veseelégtelenség kezelésében, mivel csökkentik az Ang II szintjét és enyhítik a káros hatásait a vesére.
Fontos megjegyezni, hogy az Ang II hatásai nem korlátozódnak a vesére. Szisztémás hatásai, mint a vérnyomás emelése, szintén hozzájárulhatnak a veseelégtelenség progressziójához, közvetve terhelve a vesét.