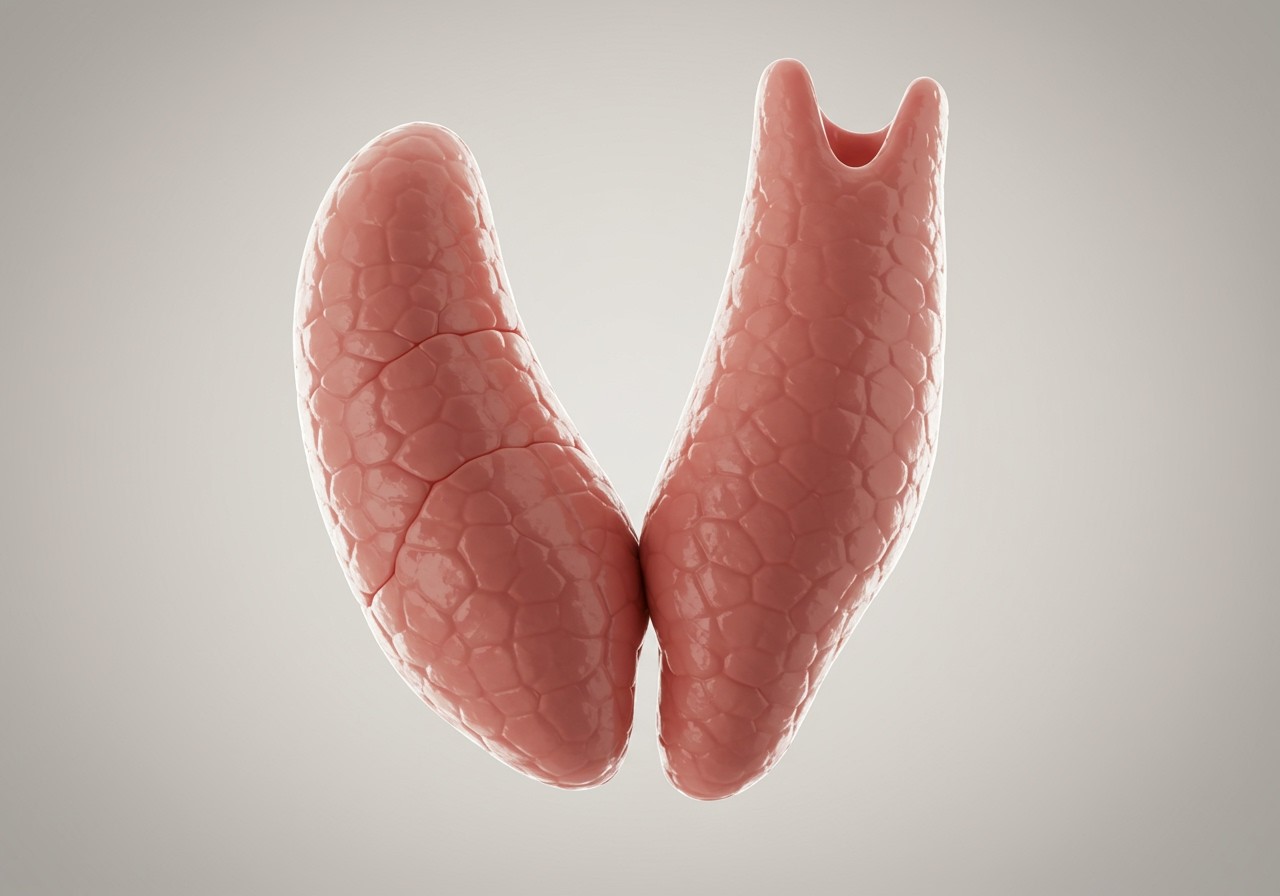
A mellékpajzsmirigyek, bár apró méretűek, kulcsfontosságú szerepet töltenek be a szervezet kalcium-háztartásának szabályozásában. Ezek a négy kis mirigy, melyek a pajzsmirigy hátoldalán helyezkednek el, a parathormont (PTH) termelik. A PTH a kalciumszint szabályozásának legfontosabb hormonja a vérben és így közvetve a csontokban is.
A kalcium elengedhetetlen a szervezet számos funkciójához, beleértve az idegrendszer megfelelő működését, az izmok összehúzódását, a véralvadást és a csontok egészségét. A PTH biztosítja, hogy a kalciumszint a megfelelő tartományban maradjon, függetlenül attól, hogy a táplálékkal mennyi kalciumot viszünk be.
Amennyiben a kalciumszint a vérben csökken, a mellékpajzsmirigyek PTH-t választanak ki. A PTH hatására a csontokból kalcium szabadul fel a vérbe, a vesékben pedig fokozódik a kalcium visszaszívása, miközben a D-vitamin aktiválódik, ami a bélrendszerben segíti a kalcium felszívódását. Ezek a folyamatok együttesen emelik a kalciumszintet a vérben.
A mellékpajzsmirigyek elsődleges feladata tehát a vér kalciumszintjének szigorú kontrollja, mely nélkül számos élettani folyamat zavart szenvedne.
A mellékpajzsmirigyek rendellenes működése, legyen az túlműködés (hiperparatireózis) vagy alulműködés (hipoparatireózis), komoly egészségügyi problémákat okozhat. Ezek a problémák a csontritkulástól kezdve a vesekövességen át, akár idegrendszeri problémákig is terjedhetnek, ezért a mellékpajzsmirigyek megfelelő működésének fenntartása elengedhetetlen az egészség megőrzése szempontjából.
A mellékpajzsmirigyek anatómiája és elhelyezkedése
A mellékpajzsmirigyek apró, általában borsó nagyságú szervek, melyek a pajzsmirigy hátoldalán helyezkednek el. Általában négy mellékpajzsmirigy található, kettő a pajzsmirigy mindkét oldalán, de az elhelyezkedésük egyénenként változó lehet. Ritkán előfordulhat ötödik, vagy akár kevesebb is.
Anatómiailag a mellékpajzsmirigyek kapszulával körülvett parenchimás szervek. A parenchima két fő sejttípusból áll: fősejtekből és oxifil sejtekből. A fősejtek termelik a parathormont (PTH), a mellékpajzsmirigy hormonját, mely kulcsszerepet játszik a kalcium-szint szabályozásában.
Bár szoros anatómiai kapcsolatban állnak a pajzsmiriggyel, funkcionálisan teljesen függetlenek tőle. A pajzsmirigy a tiroxint (T4) és a trijód-tironint (T3) hormonokat termeli, melyek az anyagcserét szabályozzák, míg a mellékpajzsmirigyek a kalcium-háztartást irányítják.
A mellékpajzsmirigyek elhelyezkedése és finom szerkezete elengedhetetlen a megfelelő működésükhöz és a szervezet kalcium-egyensúlyának fenntartásához.
Az elhelyezkedésük variabilitása miatt a mellékpajzsmirigyek sebészeti eltávolítása, például a pajzsmirigy eltávolítása során, különös figyelmet igényel, hogy elkerüljék a mellékpajzsmirigyek sérülését vagy eltávolítását, ami hypoparathyreosishoz, azaz a parathormon hiányához vezethet.
A parathormon (PTH) termelése és szabályozása
A parathormon (PTH) termelése a mellékpajzsmirigyek legfontosabb feladata. A PTH egy kulcsfontosságú hormon, amely a kalciumszint szabályozásában játszik központi szerepet a vérben. A mellékpajzsmirigyek érzékenyek a vér kalciumszintjének változásaira, és ennek megfelelően állítják be a PTH termelését.
Ha a vér kalciumszintje csökken (hipokalcémia), a mellékpajzsmirigyek azonnal növelik a PTH termelését. A PTH három fő módon emeli a kalciumszintet:
- Csontokból történő kalcium felszabadítás: A PTH serkenti a csontbontó sejtek (oszteoklasztok) aktivitását, ami a csontszövet lebontásához és a kalcium véráramba kerüléséhez vezet.
- Kalcium visszaszívás a vesékben: A PTH fokozza a kalcium visszaszívását a vese tubulusaiban, így kevesebb kalcium távozik a vizelettel.
- Kalcitriol (D-vitamin aktív formája) termelésének serkentése: A PTH stimulálja a vesét a kalcitriol termelésére, ami a vékonybélben fokozza a kalcium felszívódását a táplálékból.
Ezzel szemben, ha a vér kalciumszintje megemelkedik (hiperkalcémia), a mellékpajzsmirigyek csökkentik vagy leállítják a PTH termelését, hogy elkerüljék a túlzottan magas kalciumszintet.
A PTH termelését negatív visszacsatolási mechanizmus szabályozza. Ez azt jelenti, hogy a magas kalciumszint gátolja a PTH termelését, míg az alacsony kalciumszint serkenti azt. Ezenkívül a D-vitamin aktív formája (kalcitriol) is gátolja a PTH termelését.
A parathormon termelése és szabályozása kritikus a kalcium homeosztázis fenntartásához, ami elengedhetetlen az idegrendszer, az izmok és a csontok megfelelő működéséhez.
A PTH szintjének mérése a vérben fontos diagnosztikai eszköz a mellékpajzsmirigy működésének megítéléséhez. A magas PTH szint utalhat hiperparatireózisra, míg az alacsony PTH szint hipoparatireózisra.
A kalcium anyagcsere szabályozásának mechanizmusa
A kalcium anyagcsere szabályozásának központi szereplője a mellékpajzsmirigy által termelt parathormon (PTH). A PTH termelése rendkívül érzékeny a vér kalciumszintjének változásaira. Ha a kalciumszint csökken (hipokalcémia), a mellékpajzsmirigy azonnal reagál a PTH termelésének fokozásával.
A PTH három fő szerven keresztül fejti ki hatását a kalciumszint emelése érdekében:
- Csontok: A PTH serkenti a csontlebontást (osteoclast aktivitás), ami a kalcium és foszfát felszabadulásához vezet a csontszövetből a vérbe.
- Vese: A PTH fokozza a kalcium visszaszívását a vesetubulusokban, így csökkenti a kalcium vizelettel való kiválasztását. Emellett a PTH serkenti a D-vitamin aktiválását a vesében, ami közvetetten szintén hozzájárul a kalciumszint emeléséhez.
- Bélrendszer (közvetetten): A PTH, a vese által aktivált D-vitaminon keresztül, serkenti a kalcium felszívódását a bélrendszerből. A D-vitamin növeli a kalciumtranszport fehérjék expresszióját a bélsejtekben, ami lehetővé teszi a hatékonyabb kalcium felszívódást a táplálékból.
A D-vitamin kulcsfontosságú a kalcium homeosztázisában. A PTH serkenti a D-vitamin aktív formájának (kalcitriol) képződését a vesében. A kalcitriol aztán a bélrendszerben fejti ki hatását, növelve a kalcium felszívódását.
A kalcium anyagcsere szabályozása egy komplex, finomhangolt rendszer. Ha a kalciumszint emelkedik (hiperkalcémia), a PTH termelése csökken, és a kalcitonin nevű hormon (a pajzsmirigy által termelt) kerül előtérbe, ami csökkenti a csontlebontást és elősegíti a kalcium beépülését a csontokba. Ezáltal a kalcitonin segít csökkenteni a vér kalciumszintjét, bár szerepe kevésbé jelentős, mint a PTH-é.
A PTH a vér kalciumszintjének legfontosabb szabályozója, amely a csontokból, a veséből és a bélrendszerből származó hatások kombinációjával tartja fenn a kalcium homeosztázisát.
A negatív visszacsatolási mechanizmus alapvető fontosságú a kalcium anyagcsere szabályozásában. A magas kalciumszint gátolja a PTH termelését, míg az alacsony kalciumszint serkenti azt. Ez a rendszer biztosítja, hogy a vér kalciumszintje szűk tartományban maradjon, ami elengedhetetlen a normális sejtműködéshez, idegrendszeri funkciókhoz, izomműködéshez és véralvadáshoz.
A D-vitamin szerepe a kalciumháztartásban
A D-vitamin kritikus szerepet játszik a kalciumháztartás szabályozásában, ami elengedhetetlen a csontok egészségének megőrzéséhez és a megfelelő ideg- és izomműködéshez. A mellékpajzsmirigy által termelt parathormon (PTH) szorosan együttműködik a D-vitaminnal ebben a folyamatban.
A D-vitamin, pontosabban a kalcitriol (a D-vitamin aktív formája), elősegíti a kalcium felszívódását a vékonybélből. Amennyiben nincs elegendő D-vitamin a szervezetben, a bélrendszer nem képes hatékonyan felvenni a kalciumot a táplálékból. Ez a kalciumhiány a vérben a mellékpajzsmirigy fokozott PTH-termeléséhez vezet, melynek célja a vér kalciumszintjének helyreállítása.
A PTH, a D-vitamin hiányában, a csontokból vonja el a kalciumot, gyengítve ezzel a csontszerkezetet és növelve a csontritkulás kockázatát. Ezen kívül, a PTH serkenti a kalcium visszaszívását a vesékben és a kalcitriol termelését, ami tovább fokozza a kalcium felszívódását a bélben. Ez egy bonyolult, de finomhangolt rendszer, ahol a mellékpajzsmirigy és a D-vitamin egymást kiegészítve biztosítják a megfelelő kalciumszintet a szervezetben.
A D-vitamin elegendő bevitele tehát elengedhetetlen a kalcium megfelelő felszívódásához, ezáltal közvetetten befolyásolva a mellékpajzsmirigy működését és a hormonális egyensúly fenntartását.
Fontos megjegyezni, hogy a D-vitamin hiányának korrigálása kulcsfontosságú a mellékpajzsmirigy túlműködésének (hiperparatireoidizmus) megelőzésében, különösen abban az esetben, ha a kalciumhiány áll a háttérben. A megfelelő D-vitamin szint elérése napozással, D-vitaminban gazdag ételek fogyasztásával vagy szükség esetén étrend-kiegészítőkkel lehetséges.
A mellékpajzsmirigy túlműködés (hyperparathyreosis) típusai és okai
A mellékpajzsmirigy túlműködés, vagy hyperparathyreosis, lényegében azt jelenti, hogy a mellékpajzsmirigyek a kelleténél több parathormont (PTH) termelnek. Ennek következtében a vér kalciumszintje megemelkedik, ami számos egészségügyi problémához vezethet.
A hyperparathyreosisnak alapvetően két fő típusa van:
- Primer hyperparathyreosis: Ebben az esetben a túlműködés közvetlenül a mellékpajzsmirigyekben gyökerezik. Leggyakrabban egy jóindulatú daganat, az úgynevezett adenoma okozza, mely a mirigy megnagyobbodásához és túlzott PTH termeléshez vezet. Ritkább esetekben a túlműködést a mirigyek hyperplasiája (sejtek számának növekedése) vagy rendkívül ritkán rosszindulatú daganat (carcinoma) idézi elő.
- Szekunder hyperparathyreosis: Itt a probléma nem a mellékpajzsmirigyekben van, hanem valamilyen más állapot okozza, ami a vér kalciumszintjének tartós csökkenéséhez vezet. A leggyakoribb ok a krónikus vesebetegség, mely során a vese nem képes megfelelően aktiválni a D-vitamint, ami a kalcium felszívódásához szükséges. Ennek következtében a vér kalciumszintje alacsony marad, ami stimulálja a mellékpajzsmirigyeket, hogy több PTH-t termeljenek, kompenzálva a hiányt. Egyéb okok közé tartozhat a súlyos D-vitamin hiány vagy a kalcium felszívódási zavarai.
A primer hyperparathyreosis leggyakoribb oka a mellékpajzsmirigy adenoma, míg a szekunder hyperparathyreosis leggyakrabban krónikus vesebetegség következménye.
Fontos megjegyezni, hogy a hyperparathyreosis okainak felderítése kulcsfontosságú a megfelelő kezelés megválasztásához. A diagnózis felállításához vérvizsgálatokra, képalkotó eljárásokra és egyéb speciális vizsgálatokra lehet szükség.
Primer hyperparathyreosis: diagnosztikai eljárások és tünetek
A primer hyperparathyreosis a mellékpajzsmirigyek túlműködéséből ered, melynek következtében túlzott mennyiségű parathormon (PTH) termelődik. Ez a magas PTH szint a vér kalciumszintjének emelkedéséhez (hypercalcaemia) vezet. A diagnózis felállítása többlépcsős folyamat, mely laboratóriumi vizsgálatokon és képalkotó eljárásokon alapul.
A legfontosabb laboratóriumi vizsgálat a szérum kalciumszintjének és a PTH szintjének egyidejű mérése. Emelkedett kalciumszint mellett magas vagy normál PTH szint primer hyperparathyreosisra utal. Fontos a vesefunkció ellenőrzése is, mivel a krónikus hypercalcaemia vesekárosodáshoz vezethet. További vizsgálatok közé tartozik a D-vitamin szint mérése, mivel alacsony D-vitamin szint súlyosbíthatja a hyperparathyreosist.
A képalkotó eljárások a megnagyobbodott mellékpajzsmirigy(ek) lokalizálására szolgálnak. A leggyakrabban alkalmazott módszer a Sestamibi szcintigráfia, mely során radioaktív izotópot injektálnak a betegbe, ami a mellékpajzsmirigyekben halmozódik fel. Ezt követően gamma-kamerával képeket készítenek, melyek segítségével azonosítható a túlműködő mirigy(ek) helye. Ultrahang vizsgálat is végezhető, különösen a nyaki régióban lévő elváltozások kimutatására. Ritkábban CT vagy MRI vizsgálat is szóba jöhet.
A primer hyperparathyreosis tünetei változatosak lehetnek, és sok esetben a beteg panaszmentes. A tünetek súlyossága a kalciumszint emelkedésének mértékétől és a beteg egyéni érzékenységétől függ. A leggyakoribb tünetek közé tartozik:
- Fáradtság, gyengeség
- Depresszió, koncentrációs zavarok
- Csontfájdalom, izomgyengeség
- Vesekő, gyakori vizelés
- Hányinger, hányás, székrekedés
Súlyos esetekben a hypercalcaemia szívritmuszavarokhoz, mentális zavarokhoz és akár kómához is vezethet. Fontos megjegyezni, hogy a tünetek nem specifikusak, ezért a diagnózis felállítása csak laboratóriumi és képalkotó vizsgálatok alapján történhet.
A primer hyperparathyreosis diagnózisának alapja a magas szérum kalciumszint és a magas vagy nem megfelelően szupprimált PTH szint együttes jelenléte.
Szekunder hyperparathyreosis: vesebetegség és D-vitamin hiány kapcsolata
A szekunder hyperparathyreosis leggyakrabban krónikus vesebetegségben szenvedőknél alakul ki. Ennek oka, hogy a vesék kulcsszerepet játszanak a D-vitamin aktív formájának (kalcitriol) előállításában. Ha a vesék nem működnek megfelelően, a kalcitriol szintje lecsökken.
Az alacsony kalcitriol szint csökkenti a kalcium felszívódását a belekből. Ez a vér kalciumszintjének csökkenéséhez vezet (hypocalcemia), ami a mellékpajzsmirigy túlműködését serkenti. A mellékpajzsmirigy ekkor fokozottan termeli a parathormont (PTH), hogy a kalciumszintet normalizálja. A PTH a csontokból vonja ki a kalciumot, ami hosszú távon csontritkuláshoz és csontfájdalomhoz vezethet.
A D-vitamin hiány önmagában is hozzájárulhat a szekunder hyperparathyreosishoz. A nem megfelelő D-vitamin bevitel vagy a napfény hiánya szintén csökkenti a kalcium felszívódását, ami a mellékpajzsmirigy fokozott működését váltja ki.
Fontos megjegyezni, hogy a szekunder hyperparathyreosisban a mellékpajzsmirigyek nem önállóan betegszenek meg, hanem a kalcium- és D-vitamin egyensúlyhiányra reagálnak.
A szekunder hyperparathyreosis kezelésének kulcsa a kiváltó ok kezelése, vagyis a vesebetegség kezelése és a D-vitamin pótlása, ezáltal a kalcium anyagcsere helyreállítása.
A kezelés célja a PTH szint csökkentése és a csontok egészségének megőrzése. Ez magában foglalhatja a foszfátkötők használatát is, mivel a vesebetegségben szenvedőknél gyakran magas a foszfátszint, ami tovább rontja a kalcium felszívódását.
A szekunder hyperparathyreosis diagnózisa vérvizsgálattal történik, amely során a PTH, a kalcium, a foszfát és a D-vitamin szintjét mérik. A korai diagnózis és a megfelelő kezelés segíthet megelőzni a súlyos szövődményeket, mint például a csonttöréseket és a szív- és érrendszeri problémákat.
Tercier hyperparathyreosis: a veseelégtelenség utáni állapot
A tercier hyperparathyreosis egy ritkább, de annál komolyabb állapot, amely hosszú ideje fennálló veseelégtelenség után alakulhat ki, különösen sikeres veseátültetést követően. A krónikus veseelégtelenség során a szervezet nem képes megfelelően kiválasztani a foszfátot, ami alacsony kalciumszinthez vezet. Ez folyamatosan serkenti a mellékpajzsmirigyeket, ami másodlagos hyperparathyreosishoz vezet. A tartós stimuláció következtében a mellékpajzsmirigyek autonóm módon kezdenek működni, tehát függetlenné válnak a kalciumszinttől.
Ez azt jelenti, hogy a veseátültetés után, amikor a vesefunkció helyreáll, a kalciumszint normalizálódik, a mellékpajzsmirigyek továbbra is túlzott mennyiségű PTH-t (parathyroid hormont) termelnek. Ez magas kalciumszinthez (hypercalcaemia) vezethet, ami számos problémát okozhat, beleértve a csontritkulást, vesekárosodást és szív- és érrendszeri problémákat.
A tercier hyperparathyreosis lényegében a másodlagos hyperparathyreosisnek a veseátültetés utáni, autonomizálódott formája.
A diagnózis felállítása laboratóriumi vizsgálatokkal történik, amelyek kimutatják a magas kalciumszintet és a magas PTH-szintet. A kezelés gyakran műtéti eltávolítást (parathyreoidectomia) igényel, különösen akkor, ha a hypercalcaemia súlyos vagy szimptómás. A konzervatív kezelés kalcimimetikumokkal történhet, de a hatékonysága korlátozott lehet. A pontos diagnózis és a megfelelő kezelés elengedhetetlen a hosszú távú egészség megőrzéséhez.
A hyperparathyreosis szövődményei: csontritkulás, vesekő, szív- és érrendszeri problémák
A mellékpajzsmirigy túlműködése, azaz a hyperparathyreosis komoly szövődményekhez vezethet, melyek jelentősen rontják az életminőséget. A fő probléma, hogy a túlzott parathormon (PTH) termelés miatt a vér kalciumszintje tartósan magas lesz, ami számos szervrendszert érint.
A csontritkulás az egyik leggyakoribb következmény. A PTH a csontokból vonja ki a kalciumot, hogy a vérben a megfelelő szintet fenntartsa. Ez a folyamat hosszú távon a csontok gyengüléséhez, törékenységéhez vezet. A csontok fájdalmassá válhatnak, és megnő a törések kockázata, különösen a csigolyákban, a csípőben és a csuklóban.
A magas kalciumszint a vesekő kialakulásának esélyét is növeli. A vese megpróbálja kiválasztani a felesleges kalciumot, ami kalcium-oxalát kristályok formájában kicsapódhat, és köveket alkothat. A vesekő erős fájdalmat, vizeletürítési problémákat és akár vesekárosodást is okozhat.
A hyperparathyreosis a szív- és érrendszerre is negatív hatással van. A magas kalciumszint hozzájárulhat a magas vérnyomáshoz, a szívritmuszavarokhoz és a szívkoszorúér-betegséghez. A kalcium lerakódhat az erek falában, ami érelmeszesedéshez vezethet, növelve a szívinfarktus és a stroke kockázatát.
A kezeletlen hyperparathyreosis tehát nem csupán a csontokat érinti, hanem komoly veszélyt jelent a vesékre és a szív- és érrendszerre is.
Fontos tudni, hogy a hyperparathyreosis sok esetben tünetmentes lehet, különösen a korai szakaszban. Ezért is kiemelten fontos a rendszeres orvosi ellenőrzés és a vér kalciumszintjének mérése, különösen azoknál, akiknél kockázati tényezők állnak fenn (pl. családi halmozódás, korábbi sugárkezelés a nyakon).
A hyperparathyreosis diagnosztizálása után a kezelés a mellékpajzsmirigy túlműködő részének sebészeti eltávolítását jelenti a legtöbb esetben. A műtét után a kalciumszint normalizálódik, és a szövődmények kockázata jelentősen csökken.
A hyperparathyreosis kezelési lehetőségei: gyógyszeres terápia és sebészeti beavatkozás
A hyperparathyreosis kezelése a betegség súlyosságától és a tünetek mértékétől függ. Enyhe esetekben, amikor a kalciumszint csak enyhén emelkedett és nincsenek komoly tünetek, az orvos szoros megfigyelést javasolhat. Ez rendszeres vérvizsgálatokat jelent a kalciumszint és a vesefunkció ellenőrzésére.
Amennyiben a kalciumszint magasabb, vagy a beteg tüneteket tapasztal (pl. csontfájdalom, vesekő, fáradtság), kezelésre van szükség. A kezelés két fő típusa a gyógyszeres terápia és a sebészeti beavatkozás.
Gyógyszeres terápia: A gyógyszeres kezelés célja a kalciumszint csökkentése és a csontritkulás megelőzése. A leggyakrabban alkalmazott gyógyszerek:
- Kalciumimimetikumok (pl. Cinacalcet): Ezek a gyógyszerek a mellékpajzsmirigy kalciumérzékelő receptoraihoz kötődve csökkentik a parathormon (PTH) termelését.
- Bisphosphonatok: Ezek a gyógyszerek a csontritkulás kezelésére használatosak, és segítenek megelőzni a csonttöréseket.
- D-vitamin: Némely esetben a D-vitamin kiegészítés segíthet a kalcium felszívódásának javításában, de fontos, hogy orvosi felügyelet mellett történjen.
Sebészeti beavatkozás (parathyreoidectomia): A hyperparathyreosis leghatékonyabb kezelése a sebészeti eltávolítás, azaz a parathyreoidectomia. Ez a beavatkozás során a megnagyobbodott vagy túlműködő mellékpajzsmirigyet távolítják el.
A parathyreoidectomia a legtöbb esetben végleges megoldást jelent a hyperparathyreosisra, és a betegek többsége a műtét után tünetmentes lesz.
A műtét előtt képalkotó vizsgálatokkal (pl. szcintigráfia, ultrahang) azonosítják a problémás mellékpajzsmirigyet. A műtétet általában nyaki metszésből végzik, de bizonyos esetekben minimálisan invazív technikák is alkalmazhatók.
A műtét után a betegeknek néhány napig kórházban kell maradniuk. A kalciumszintet rendszeresen ellenőrzik, és szükség esetén kalcium- vagy D-vitamin kiegészítést írhatnak elő. A műtét utáni szövődmények ritkák, de előfordulhat vérzés, fertőzés, vagy a hangszalagok sérülése.
A kezelési stratégia kiválasztása mindig egyéni mérlegelést igényel, és az orvos a beteg állapotát, a tüneteket és a lehetséges kockázatokat figyelembe véve dönt a legmegfelelőbb terápiáról.
A mellékpajzsmirigy alulműködés (hypoparathyreosis) okai és tünetei
A mellékpajzsmirigy alulműködés (hypoparathyreosis) leggyakoribb oka a pajzsmirigy műtét során bekövetkező sérülés. Ez történhet a mellékpajzsmirigyek eltávolításával, vagy azok vérellátásának károsodásával. Más lehetséges okok közé tartoznak autoimmun betegségek, amikor a szervezet immunrendszere tévesen támadja meg a mellékpajzsmirigyeket. Ritkább esetekben genetikai rendellenességek, például a DiGeorge-szindróma, vagy a mellékpajzsmirigyek fejlődési zavarai is okozhatják a problémát. Sugárkezelés a nyaki területen szintén kockázati tényező.
A hypoparathyreosis tünetei a vér alacsony kalciumszintjével (hypocalcemia) függnek össze. Ez az izmok görcsös összehúzódásához (tetania) vezethet, különösen a kezekben, lábakban és az arc körül. Zsibbadás és bizsergés is gyakori a végtagokban. Súlyosabb esetekben szívritmuszavarok, görcsrohamok és eszméletvesztés is előfordulhatnak.
További tünetek lehetnek fáradtság, gyengeség, szorongás, depresszió, száraz bőr, töredező körmök és hajhullás. Krónikus hypocalcemia esetén a szürkehályog kockázata is megnő.
A legfontosabb, hogy a pajzsmirigy műtéten átesett betegek tisztában legyenek a hypoparathyreosis kockázatával és a lehetséges tünetekkel, hogy időben orvoshoz fordulhassanak.
A diagnózis a vér kalciumszintjének, valamint a parathormon (PTH) szintjének mérésével történik. A kezelés célja a vér kalciumszintjének normalizálása kalcium- és D-vitamin-pótlással. Súlyos esetekben intravénás kalcium-kezelés is szükségessé válhat.
Postoperatív hypoparathyreosis: a pajzsmirigy műtét következményei
A pajzsmirigy eltávolítása, vagy annak egy részének eltávolítása (thyroidectomia) néha a mellékpajzsmirigyek sérüléséhez vezethet. Ez a sérülés eredményezheti a postoperatív hypoparathyreosist, ami azt jelenti, hogy a mellékpajzsmirigyek nem termelnek elegendő parathormont (PTH) a műtét után.
Ennek a következménye a vér kalciumszintjének csökkenése (hypocalcemia), ami számos tünetet okozhat. Ezek közé tartozhatnak a zsibbadás és bizsergés a kezekben, lábakban és a száj körül, izomgörcsök (tetania), fáradtság, szorongás, és súlyosabb esetekben szívritmuszavarok.
A hypoparathyreosis kialakulásának kockázata függ a műtét kiterjedésétől, a sebész tapasztalatától, és a mellékpajzsmirigyek anatómiai elhelyezkedésétől. A kockázat csökkenthető a műtét során alkalmazott gondos technikákkal és a mellékpajzsmirigyek azonosításával és megóvásával.
A postoperatív hypoparathyreosis általában átmeneti állapot, de bizonyos esetekben tartóssá válhat, különösen, ha mind a négy mellékpajzsmirigy sérül vagy eltávolításra kerül.
A kezelés célja a vér kalciumszintjének normalizálása kalcium- és D-vitamin-pótlás segítségével. A tartós hypoparathyreosis esetén a betegeknek élethosszig tartó gyógyszeres kezelésre lehet szükségük a megfelelő kalciumszint fenntartásához és a szövődmények elkerüléséhez. A rendszeres orvosi ellenőrzés és a vér kalciumszintjének monitorozása elengedhetetlen a kezelés hatékonyságának biztosításához.
Autoimmun hypoparathyreosis és egyéb ritka okok
Az autoimmun hypoparathyreosis a mellékpajzsmirigyek elleni autoantitestek által kiváltott ritka állapot, mely a mirigyek fokozatos pusztulásához vezet. Gyakran társul más autoimmun betegségekkel, például Addison-kórral vagy autoimmun pajzsmirigy-gyulladással. A diagnózis felállítása kulcsfontosságú, mivel a kezelés elmaradása súlyos következményekkel járhat.
Egyéb, még ritkább okok közé tartozhatnak a genetikai rendellenességek, például a DiGeorge-szindróma, ahol a mellékpajzsmirigyek nem fejlődnek ki megfelelően. Sugárkezelés a nyak területén, infiltratív betegségek (pl. amyloidosis, sarcoidosis) vagy a mellékpajzsmirigyek vasfelhalmozódása (haemochromatosis) is károsíthatja a mirigyeket, hypoparathyreosist okozva.
A differenciáldiagnózis során fontos kizárni a D-vitamin hiányt és más kalciumanyagcsere zavarokat, mielőtt autoimmun eredetre gyanakodnánk.
A ritka okok felismerése kihívást jelenthet, ezért a részletes anamnézis, fizikális vizsgálat és speciális laboratóriumi tesztek elengedhetetlenek. Genetikai vizsgálatok is segíthetnek a diagnózis megerősítésében bizonyos esetekben.
A hypoparathyreosis diagnosztizálása és a kalciumszint mérése
A hypoparathyreosis diagnosztizálásának alapja a vér kalciumszintjének mérése. A tartósan alacsony kalciumszint (hypocalcaemia) és az alacsony vagy kimutathatatlan parathormon (PTH) szint együttesen utal a betegségre. Fontos tudni, hogy a kalciumszintet többször is meg kell mérni, mivel az egyszeri alacsony érték nem feltétlenül jelent hypoparathyreosist. A mérés során figyelembe kell venni a szérum albumin szintjét is, mivel a kalcium egy része ehhez kötődik, és az alacsony albumin hamis alacsony kalciumszintet eredményezhet. Korrigált kalciumszintet kell számolni, ha az albumin szint alacsony.
A diagnózis felállításához további vizsgálatok is szükségesek lehetnek, mint például a foszforszint mérése (ami hypoparathyreosisban jellemzően magas), a D-vitamin szintjének meghatározása, valamint a vesefunkció ellenőrzése. A vizelet kalciumtartalmának mérése is hasznos lehet, bár kevésbé specifikus a hypoparathyreosisra.
A legfontosabb diagnosztikai lépés a kalciumszint és a PTH szint egyidejű mérése, mivel ez segít elkülöníteni a hypoparathyreosist más, hasonló tüneteket okozó állapotoktól.
Az okok feltárása is fontos. A műtéti beavatkozás (pl. pajzsmirigy eltávolítás) utáni hypoparathyreosis gyakran egyértelmű, de más esetekben genetikai vizsgálatok vagy képalkotó eljárások (pl. CT) is indokoltak lehetnek a kiváltó ok azonosítására. A korai diagnózis és a megfelelő kezelés kulcsfontosságú a szövődmények elkerülése érdekében.
A hypoparathyreosis kezelése: kalcium és D-vitamin pótlás
A hypoparathyreosis, vagyis a mellékpajzsmirigy alulműködése esetén a szervezet nem termel elegendő parathormont (PTH). Ez a hormon kulcsfontosságú a kalciumszint szabályozásában. Ennek hiányában a vér kalciumszintje lecsökken (hypocalcaemia), ami számos tünetet okozhat, például izomgörcsöket, zsibbadást, és súlyosabb esetekben akár szívritmuszavart is.
A kezelés alapja a kalcium és D-vitamin pótlása. A kalcium pótlása történhet szájon át szedhető kalcium-karbonát vagy kalcium-citrát formájában. Az adagolást a vér kalciumszintjének rendszeres ellenőrzésével kell beállítani. Fontos tudni, hogy a kalcium felszívódását a D-vitamin segíti elő, ezért a D-vitamin pótlása elengedhetetlen.
A D-vitamin pótlására többféle készítmény áll rendelkezésre, a leggyakoribb a D3-vitamin (kolekalciferol). Az orvos a beteg állapotától függően határozza meg a megfelelő dózist. Nagyobb dózisok alkalmazása esetén a vesefunkciót is rendszeresen ellenőrizni kell.
A hypoparathyreosis kezelésének célja a normális kalciumszint fenntartása és a tünetek enyhítése, ami leggyakrabban kalcium és D-vitamin pótlásával érhető el.
A kezelés során fontos a szoros orvosi felügyelet és a rendszeres laboratóriumi vizsgálatok. A kalcium- és D-vitamin adagolását a vér kalciumszintjéhez kell igazítani, hogy elkerüljük a túlzott kalciumbevitelt (hypercalcaemia), ami szintén káros lehet a szervezetre.
Bizonyos esetekben, ha a kalcium- és D-vitamin pótlás nem elegendő a tünetek enyhítésére, akkor szintetikus PTH (parathormon) injekció is alkalmazható, bár ez a kezelés ritkább és speciális indikációkhoz kötött.
A kalcium és foszfát egyensúly fontossága a szervezetben
A kalcium és foszfát egyensúlya létfontosságú a szervezetünk számára, hiszen számos alapvető funkció megfelelő működéséhez elengedhetetlen. Gondoljunk csak a csontok és fogak szilárdságára, melyek nagy részben kalcium-foszfátból épülnek fel. De a kalcium nem csak az építőanyag szerepét tölti be.
Kulcsfontosságú szerepet játszik az idegrendszer működésében, az izomösszehúzódásokban, a véralvadásban és számos enzimaktivitás szabályozásában is. A foszfát pedig részt vesz az energiatermelésben (ATP), a DNS és RNS felépítésében, valamint a sejtek membránjainak szerkezetében.
A mellékpajzsmirigy által termelt parathormon (PTH) kiemelkedő szerepet játszik a kalcium- és foszfátszint szabályozásában. Ha a vér kalciumszintje csökken, a mellékpajzsmirigy PTH-t termel, melynek hatására a csontokból kalcium szabadul fel, a vesékben fokozódik a kalcium visszaszívása, és a belekben a D-vitamin aktiválásával a kalcium felszívódása nő. Ezzel egyidejűleg a PTH növeli a foszfát kiválasztását a vesékben.
A kalcium és foszfát megfelelő aránya a vérben elengedhetetlen a sejtek normális működéséhez és a szervek egészségének megőrzéséhez.
A hiperkalcémia (magas kalciumszint) és a hipokalcémia (alacsony kalciumszint) súlyos egészségügyi problémákhoz vezethetnek, mint például vesekő, csontritkulás, szívritmuszavarok, idegrendszeri problémák. A hiperfoszfatémia (magas foszfátszint) szintén káros lehet, különösen vesebetegségben szenvedők számára, mivel kalcium-foszfát kristályok képződéséhez vezethet a szövetekben.
A mellékpajzsmirigy betegségeinek megelőzése és a rendszeres szűrővizsgálatok szerepe
A mellékpajzsmirigy betegségeinek megelőzése nem mindig lehetséges, hiszen genetikai tényezők is szerepet játszhatnak kialakulásukban. Azonban bizonyos lépésekkel csökkenthetjük a kockázatot és időben felismerhetjük a problémát.
A rendszeres D-vitamin bevitel fontos, különösen a téli hónapokban, mivel a D-vitamin hiánya befolyásolhatja a kalcium felszívódását és a mellékpajzsmirigy működését. Érdemes orvosával konzultálni a megfelelő adagolásról.
A megfelelő kalciumbevitel is kulcsfontosságú, de a túlzott bevitel kerülendő. A kiegyensúlyozott étrend, amely tartalmaz tejtermékeket, zöld leveles zöldségeket és kalciummal dúsított élelmiszereket, általában elegendő.
A rendszeres szűrővizsgálatok, különösen a vér kalciumszintjének és a parathormon (PTH) szintjének mérése, elengedhetetlenek a mellékpajzsmirigy betegségeinek korai felismeréséhez. Ez különösen fontos azok számára, akiknek a családjában előfordult már mellékpajzsmirigy betegség, vagy akiknél egyéb kockázati tényezők állnak fenn.
Az orvosi konzultáció elengedhetetlen, ha bármilyen tünetet észlelünk, ami a mellékpajzsmirigy problémájára utalhat, mint például fáradtság, csontfájdalom, gyakori vizelés vagy székrekedés.
Életmódbeli tanácsok a mellékpajzsmirigy egészségének megőrzéséhez
A mellékpajzsmirigy egészségének megőrzése szempontjából az életmódváltás kulcsfontosságú. Fontos a megfelelő D-vitamin bevitel, mivel ez segíti a kalcium felszívódását és a mellékpajzsmirigy megfelelő működését. Érdemes rendszeresen napozni, vagy D-vitamin tartalmú étrend-kiegészítőt szedni, különösen a téli hónapokban.
A kiegyensúlyozott étrend, mely gazdag kalciumban és foszforban, szintén elengedhetetlen. Tejtermékek, zöld leveles zöldségek és halak fogyasztása ajánlott. Kerüljük a túlzott sóbevitelt, mivel ez befolyásolhatja a kalcium kiválasztását.
A rendszeres testmozgás, különösen a súlyzós edzés, erősíti a csontokat és segít a kalcium szintjének szabályozásában. Vigyázzunk azonban a túlzott megerőltetéssel járó sportokra, melyek sérüléshez vezethetnek.
A megfelelő hidratáltság fenntartása is kritikus, mivel a dehidratáció befolyásolhatja a mellékpajzsmirigy hormontermelését. Igyunk elegendő vizet naponta!
Fontos a rendszeres orvosi ellenőrzés, különösen akkor, ha valaki a családban már szenvedett mellékpajzsmirigy problémákkal. A korai diagnózis és kezelés elengedhetetlen a súlyosabb problémák elkerülése érdekében. Ne hanyagoljuk el a megelőzést!
A mellékpajzsmirigy betegségeinek hatása a terhességre és a szoptatásra
A mellékpajzsmirigy betegségei, különösen a hiperparatiroidizmus és a hipoparatiroidizmus, komoly kihívásokat jelenthetnek a terhesség és a szoptatás időszakában. A megfelelő kalciumszint elengedhetetlen mind az anya, mind a fejlődő magzat számára. Hiperparatiroidizmus esetén a magas kalciumszint növelheti a terhességi komplikációk, például a koraszülés kockázatát.
A kezeletlen vagy nem megfelelően kezelt mellékpajzsmirigy betegség súlyos következményekkel járhat a magzatra nézve, beleértve a veleszületett rendellenességeket és a csontfejlődési problémákat.
Hipoparatiroidizmus esetén, amikor a kalciumszint alacsony, görcsök és egyéb komplikációk léphetnek fel az anyánál. A szoptatás során a megfelelő kalciumszint fenntartása kritikus fontosságú, mivel a tejtermelés jelentős kalciumvesztéssel jár. A szoptató anyáknak, akik mellékpajzsmirigy problémákkal küzdenek, szigorú orvosi felügyeletre és kalciumpótlásra lehet szükségük a komplikációk elkerülése érdekében. A terhesség tervezésekor elengedhetetlen a mellékpajzsmirigy betegségek kezelése és a kalciumszint optimalizálása.