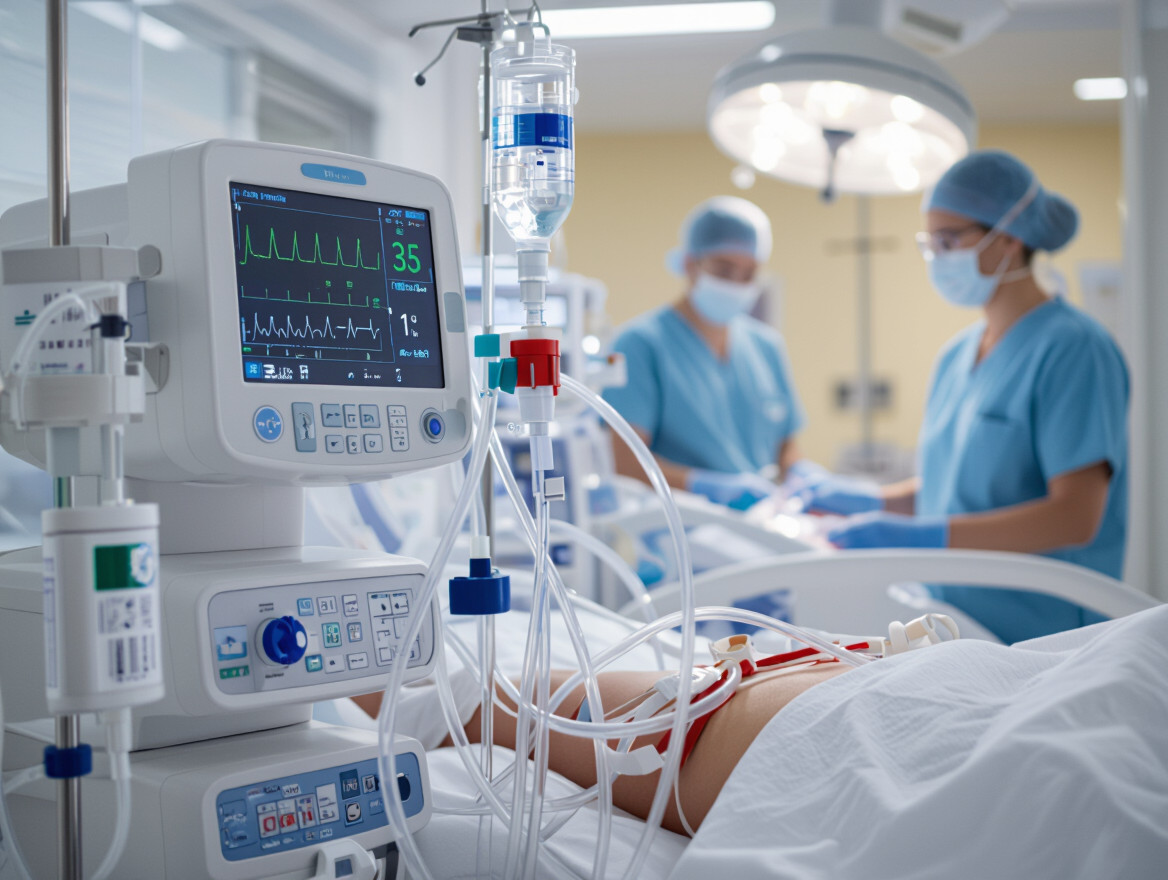
Az ECMO, azaz az extracorporális membránoxigenizáció egy forradalmi eljárás a modern orvostudományban, mely kritikus állapotú betegek életének megmentésében játszik kulcsszerepet. Lényegében egy mesterséges tüdő és/vagy szívként funkcionál, átmenetileg helyettesítve a beteg saját szerveinek működését.
Amikor a hagyományos kezelések, mint például a lélegeztetőgép, már nem elegendőek a megfelelő oxigénellátás biztosításához vagy a szív pumpafunkciójának támogatásához, az ECMO válik az utolsó reménységgé.
Az ECMO forradalmi abban rejlik, hogy időt biztosít a beteg szerveinek a gyógyulásra, vagy a kezelőorvosoknak a diagnózis felállítására és a célzott terápia alkalmazására anélkül, hogy a beteg életveszélybe kerülne a saját szerveinek elégtelen működése miatt.
Képzeljük el, hogy a tüdő súlyosan károsodott, például súlyos tüdőgyulladás vagy ARDS (akut respirációs distressz szindróma) következtében. Ilyenkor a tüdő nem képes megfelelően oxigénnel ellátni a vért, és eltávolítani a szén-dioxidot. Az ECMO ilyenkor veszi át ezt a feladatot. Hasonlóképpen, szívelégtelenség esetén, amikor a szív nem képes elegendő vért pumpálni a szervezetbe, az ECMO támogatja vagy helyettesíti a szív pumpafunkcióját.
Az ECMO alkalmazása nem kockázatmentes, de a kritikus állapotú betegek számára sokszor az egyetlen esélyt jelenti a túlélésre. Az ECMO technológia folyamatos fejlődése lehetővé teszi a betegek szélesebb körének kezelését és a túlélési arányok javítását.
Az ECMO alapelvei és működési elve
Az ECMO (Extracorporalis Membran Oxygenatio) egy életmentő technológia, amely a szív és/vagy a tüdő funkcióját helyettesíti, amíg a beteg szervei regenerálódnak. Lényegében egy testen kívüli keringési rendszer, amely lehetővé teszi, hogy a beteg szervezete pihenjen és gyógyuljon.
Az ECMO működésének alapelve egyszerű: a vér elvezetése a beteg szervezetéből, oxigénnel való dúsítása és szén-dioxid eltávolítása, majd a megtisztított vér visszajuttatása a keringésbe. Ez a folyamat egy szív-tüdő géphez hasonlítható, de az ECMO hosszabb távú támogatásra van tervezve.
Két fő típusa létezik az ECMO-nak:
- Veno-venosus (VV) ECMO: Ebben az esetben a vér egy vénából kerül elvezetésre és egy másik vénába kerül vissza. A VV ECMO elsősorban a tüdő támogatására szolgál, amikor a szív megfelelően működik, de a tüdő nem képes elegendő oxigént felvenni.
- Veno-arteriás (VA) ECMO: Itt a vér egy vénából kerül elvezetésre, de egy artériába kerül vissza. A VA ECMO mind a szív, mind a tüdő támogatására használható, mivel a vér közvetlenül az artériás rendszerbe kerülve növeli a vérnyomást és a szervek oxigénellátását.
Az ECMO rendszer főbb elemei a következők:
- Kanülök: Ezek a csövek teszik lehetővé a vér elvezetését és visszajuttatását a szervezetbe.
- Vérpumpa: A vérpumpa biztosítja a vér áramlását a rendszerben.
- Membrán oxigenátor: Ez az eszköz oxigénnel dúsítja a vért és eltávolítja a szén-dioxidot.
- Hőcserélő: A hőcserélő szabályozza a vér hőmérsékletét.
- Ellenőrző rendszer: A rendszer folyamatosan monitorozza a vér paramétereit és a gép működését.
Az ECMO célja, hogy áthidaló megoldást nyújtson, időt adva a beteg szerveinek a gyógyulásra, vagy a végleges kezelésig (például szív- vagy tüdőtranszplantációig). Nem gyógyítja meg a betegséget, hanem támogatja a szervezetet a kritikus időszakban.
Az ECMO használata komplex és magas szintű szakértelmet igényel. A betegek állandó megfigyelése és a rendszer folyamatos beállítása elengedhetetlen a sikeres kezeléshez. Az ECMO alkalmazása során felléphetnek szövődmények, mint például vérzés, fertőzés vagy trombózis, ezért a kezelés szigorú protokollok alapján történik.
Az ECMO típusai: VV ECMO és VA ECMO összehasonlítása
Az ECMO, mint életmentő technológia, két fő típusa létezik, melyek eltérő célokat szolgálnak: a VV ECMO (veno-venous) és a VA ECMO (veno-arterial). A választás a beteg állapotától és a probléma jellegétől függ.
A VV ECMO elsősorban a légzési elégtelenség kezelésére szolgál. Ebben az esetben a vér egy vénából kerül eltávolításra, oxigénnel dúsítják, eltávolítják a szén-dioxidot, majd visszajuttatják egy másik vénába. Ez a típus tehát a tüdő munkáját tehermentesíti, lehetővé téve annak regenerálódását. Fontos, hogy a VV ECMO nem támogatja a keringést, csak a gázcserét javítja.
Ezzel szemben a VA ECMO nemcsak a légzést, hanem a keringést is támogatja. A vér egy vénából kerül eltávolításra, oxigénnel dúsítják, és egy artériába juttatják vissza. Ezáltal a VA ECMO átveszi a szív pumpáló funkcióját, ami kritikus lehet szívleállás, súlyos szívelégtelenség vagy kardiogén sokk esetén. A VA ECMO használata azonban nagyobb kockázattal járhat, mint a VV ECMO, például a végtagok vérellátásának romlása miatt.
A legfontosabb különbség a két típus között az, hogy a VV ECMO kizárólag a tüdőfunkciót támogatja, míg a VA ECMO a szív és a tüdő munkáját is átveszi, ezáltal komplexebb keringési támogatást nyújt.
A döntés arról, hogy melyik ECMO típust alkalmazzák, mindig egyéni mérlegelést igényel, figyelembe véve a beteg alapbetegségeit, állapotát és a kezelés célját. Mindkét típus létfontosságú eszköz a kritikus állapotú betegek ellátásában.
Az ECMO gépek felépítése és komponensei
Az ECMO gépek komplex rendszerek, melyek több kulcsfontosságú komponensből állnak össze. A vérszivattyú az egyik legfontosabb elem, mely a vért a beteg testéből a gépbe, majd vissza juttatja. Ez a szivattyú biztosítja a folyamatos vérkeringést a testen kívül. A vérszivattyúnak kíméletesen kell működnie, hogy minimalizálja a vérsejtek károsodását.
A membrán oxigenátor a tüdő funkcióját helyettesíti. Ebben az egységben történik a szén-dioxid eltávolítása a vérből és az oxigén hozzáadása. A membrán oxigenátor egy speciális membránon keresztül teszi lehetővé a gázcserét, minimalizálva a közvetlen érintkezést a vér és a gázok között.
A hőcserélő a vér megfelelő hőmérsékletének fenntartásáért felelős. Fontos, hogy a vér visszatérjen a beteg testébe az optimális hőmérsékleten, ezzel megelőzve a hipotermiát vagy a hipertermiát.
A monitorozó rendszer folyamatosan figyeli a véráramlást, a nyomást, az oxigénszintet, a szén-dioxid szintet és a hőmérsékletet. Ez lehetővé teszi a kezelő személyzet számára, hogy valós időben reagáljon a változásokra és optimalizálja a kezelést.
A csőrendszer, amely speciális, biocompatibilis anyagból készül, biztosítja a vér útját a komponensek között. Ezek a csövek minimalizálják a véralvadást és a gyulladásos reakciókat.
Az ECMO gép működésének alapja a vér folyamatos áramoltatása a testen kívül, a gázcsere biztosítása és a vér megfelelő hőmérsékletének fenntartása, mindezt szigorú monitorozás mellett.
Ezen felül, az ECMO rendszerek gyakran tartalmaznak légbuborék-detektorokat és szűrőket is, melyek a biztonságos működést szolgálják.
Az ECMO indikációi: Milyen állapotok esetén alkalmazható?
Az ECMO (Extracorporalis Membran Oxygenation) alkalmazása számos súlyos légzési és keringési elégtelenség esetén jöhet szóba, amikor a hagyományos kezelések már nem elegendőek. Lényegében az ECMO egy életmentő híd, amely időt ad a szervezetnek a gyógyulásra, vagy a további kezelésekre való felkészülésre.
A leggyakoribb indikációk közé tartoznak a súlyos tüdőgyulladások, beleértve az influenzavírus okozta, vagy a COVID-19 fertőzéshez társuló súlyos ARDS-t (Acute Respiratory Distress Syndrome). Az ARDS egy olyan állapot, amikor a tüdő hirtelen gyulladásba kerül és nem képes megfelelően ellátni a szervezetet oxigénnel.
Szintén indikáció lehet a szívtranszplantációra váró betegek keringésének támogatása, vagy a szívműtétet követő súlyos szívelégtelenség áthidalása. Az ECMO ebben az esetben átveszi a szív pumpafunkcióját, lehetővé téve a szívnek a regenerálódást.
A tüdőembólia súlyos eseteiben, különösen, ha a keringés összeomlásával jár, az ECMO létfontosságú lehet. Ezenkívül újszülötteknél is alkalmazzák, például súlyos meconium aspirációs szindróma (MAS) esetén, amikor a magzatvízbe került széklet belélegzése miatt a tüdő nem képes megfelelően működni.
Az ECMO alkalmazásának mérlegelésekor figyelembe kell venni a beteg általános állapotát, életkorát, és a potenciális szövődmények kockázatát. Nem minden beteg számára alkalmas az ECMO kezelés, és a döntést mindig egy szakértői team hozza meg.
Az ECMO alkalmazásának fő célja, hogy a súlyosan károsodott tüdő vagy szív működését átmenetileg helyettesítse, ezáltal időt biztosítva a szervezetnek a gyógyulásra, vagy a további beavatkozásokra.
Röviden összefoglalva, az ECMO indikációi széleskörűek, és a súlyos légzési és keringési elégtelenség különböző formáihoz kapcsolódnak. Az ECMO alkalmazása komplex döntés, amely a beteg állapotának alapos felmérésén alapul.
ECMO kontra hagyományos lélegeztetés: Mikor melyik a jobb választás?
Az ECMO és a hagyományos lélegeztetés (ventiláció) két eltérő megközelítés a légzési elégtelenség kezelésére. A hagyományos lélegeztetés a tüdőt nyomással felfújva juttatja be az oxigént, és távolítja el a szén-dioxidot. Ez egy bevált és gyakran alkalmazott módszer, különösen kevésbé súlyos esetekben.
Azonban, ha a tüdő súlyosan károsodott (például ARDS esetén), a magas nyomású lélegeztetés további károkat okozhat. Ekkor jön képbe az ECMO. Az ECMO átveszi a tüdő szerepét, kívülről oxigenizálja a vért, és eltávolítja a szén-dioxidot, lehetővé téve a tüdőnek a gyógyulást.
Mikor melyik a jobb választás? A döntés a beteg állapotától és a tüdőkárosodás mértékétől függ. A hagyományos lélegeztetés általában az első vonalbeli terápia, ha a tüdő még képes valamilyen szinten működni. Az ECMO-t akkor fontolják meg, ha a hagyományos lélegeztetés nem elegendő, és a beteg állapota romlik, vagy ha a lélegeztetés már károsítja a tüdőt.
Az ECMO tehát nem a hagyományos lélegeztetés helyettesítője, hanem egy kiegészítő terápia, amelyet akkor alkalmaznak, ha a hagyományos módszerek kudarcot vallanak, és a beteg élete veszélyben van.
Fontos megjegyezni, hogy az ECMO egy invazív eljárás, amely komoly kockázatokkal járhat, például vérzéssel, fertőzéssel és véralvadási problémákkal. Ezért a döntést az ECMO alkalmazásáról alapos mérlegelés után, egy szakértői csapatnak kell meghoznia.
Összefoglalva, a hagyományos lélegeztetés az elsődleges választás a legtöbb légzési elégtelenség esetén. Az ECMO egy életmentő lehetőség, ha a hagyományos lélegeztetés nem hatékony, és a tüdő súlyosan károsodott. A megfelelő terápia kiválasztása a beteg egyéni állapotától és a rendelkezésre álló erőforrásoktól függ.
A kanülálás technikái és helyei
Az ECMO kezelés megkezdésének kulcsfontosságú lépése a kanülálás, melynek során a vérkeringésbe vezetjük be a szükséges csöveket. A kanülálás technikái alapvetően két fő csoportba sorolhatók: a vénás-vénás (VV) és a vénás-artériás (VA) kanülálás. A VV ECMO esetében mindkét kanült vénába helyezzük, míg a VA ECMO-nál az egyik kanül vénába, a másik pedig artériába kerül.
A kanülálás helye nagyban függ a beteg állapotától és az ECMO céljától. A VV ECMO-nál gyakori a vena femoralis (combvéna) és a vena jugularis interna (belső nyaki véna) használata. Ez a konfiguráció lehetővé teszi a vér elvételét az egyik vénából, majd a gázcsere utáni visszaadását a másik vénába. A VA ECMO-nál a vena femoralis mellett gyakran választják az arteria femoralis-t (combartéria) is a vér visszajuttatására.
A kanülálás helyének pontos kiválasztása és a beavatkozás precíz végrehajtása elengedhetetlen a sikeres ECMO kezeléshez, minimalizálva a szövődmények kockázatát.
Újabb technikák lehetővé teszik a centrális kanülálást is, mely során a kanülöket közvetlenül a szívhez közeli nagyerekbe helyezik. Ez a módszer különösen akkor előnyös, ha a perifériás erek nem alkalmasak a kanülálásra. A kanülálás során ultrahangos vezérlést alkalmaznak a pontos pozicionálás érdekében, ezzel is növelve a beavatkozás biztonságát.
Az ECMO elindításának lépései
Az ECMO elindítása egy komplex és időkritikus folyamat, melyet szakképzett orvosok és ápolók végeznek szigorú protokollok szerint. Az első lépés a beteg állapotának alapos felmérése, mely magában foglalja a légzési és keringési funkciók, valamint a véralvadási paraméterek elemzését. Ezután döntik el, hogy az ECMO VV (veno-venous) vagy VA (veno-arterial) típusa a legmegfelelőbb. A VV ECMO a tüdő támogatására szolgál, míg a VA ECMO a szív és a tüdő együttes támogatására.
Ezt követi a kanülök behelyezése a megfelelő vénákba (VV ECMO esetén) vagy vénába és artériába (VA ECMO esetén). A kanülök behelyezése történhet sebészeti úton vagy perkután módon, ultrahangos vezérléssel. Fontos, hogy a kanülök pozíciója pontos legyen, hogy a vér hatékonyan keringhessen az ECMO készülékben.
Miután a kanülök a helyükön vannak, a csöveket összekapcsolják az ECMO készülékkel, és lassan elkezdik a vér áramoltatását a készüléken keresztül. A vér oxigenizálódik és eltávolítják belőle a szén-dioxidot, majd visszajuttatják a beteg szervezetébe.
A legfontosabb az ECMO elindításakor a beteg folyamatos monitorozása és a paraméterek finomhangolása, hogy a készülék a lehető leghatékonyabban támogassa a légzési és keringési funkciókat.
Az ECMO működése során folyamatosan ellenőrzik a beteg vérgázait, véralvadási paramétereit és a vérnyomását, hogy biztosítsák a megfelelő oxigenizációt és keringést. A beállítások a beteg állapotának változásával összhangban módosíthatók.
Az ECMO beállításainak optimalizálása
Az ECMO beállításainak optimalizálása kulcsfontosságú a terápia sikerességéhez. A cél az, hogy a beteg oxigenizációját és széndioxid-eltávolítását a lehető legkisebb kockázattal biztosítsuk. Ez egy dinamikus folyamat, mely folyamatos monitorozást és a beállítások finomhangolását igényli a beteg állapotának változásaihoz igazodva.
A legfontosabb paraméterek közé tartozik a véráramlás (flow) sebessége az ECMO körben, a gázkeverék összetétele (oxigén és levegő aránya), valamint a pumpa fordulatszáma. A véráramlás növelése javíthatja az oxigenizációt és a széndioxid-eltávolítást, de növelheti a haemolízis és egyéb komplikációk kockázatát is. A gázkeverék beállítása az artériás vérgázok (ABG) alapján történik; a cél a megfelelő PaO2 és PaCO2 értékek elérése.
Az ECMO beállításainak optimalizálása nem egy statikus folyamat, hanem folyamatos adaptáció a beteg fiziológiai szükségleteihez, a potenciális szövődmények elkerülése mellett.
A beállítások optimalizálásakor figyelembe kell venni a beteg saját tüdőfunkcióját is. Ha a beteg tüdője képes valamennyi gázcserére, akkor az ECMO támogatást minimalizálni kell, hogy a tüdő regenerálódhasson. Ebben az esetben a „nyugodt tüdő” (lung rest) stratégia alkalmazása javasolt, ahol a tüdő lélegeztetése minimálisre van állítva, és az ECMO veszi át a gázcsere nagy részét.
A beállítások folyamatos felülvizsgálata és módosítása elengedhetetlen, a szövődmények – mint például a vérzés, a trombózis, vagy a fertőzés – elkerülése érdekében. A multidiszciplináris team (orvosok, ápolók, perfúziós szakemberek) együttműködése kritikus fontosságú a sikeres ECMO kezeléshez.
Az ECMO alatti monitorozás fontossága
Az ECMO terápia során a beteg állapota rendkívül dinamikusan változhat, ezért a folyamatos és szigorú monitorozás elengedhetetlen. Ez a monitorozás nem csupán a gép beállításainak ellenőrzését jelenti, hanem a beteg szervezetének reakcióit is figyelemmel kell kísérni, hogy a lehető legjobb eredményt érjük el, és minimalizáljuk a szövődmények kockázatát.
A monitorozás során kiemelt figyelmet fordítunk a következőkre:
- Vérgáz analízis: A vér oxigén- és szén-dioxid szintjének, valamint a pH-értékének folyamatos követése segít a légzési funkciók optimalizálásában.
- Hemodinamikai paraméterek: Vérnyomás, pulzusszám, centrális vénás nyomás (CVP) és szívteljesítmény mérése a keringés stabilitásának megőrzéséhez.
- Vérzékenység monitorozása: Az ECMO használata véralvadási problémákhoz vezethet, ezért a véralvadási paraméterek (pl. INR, APTT) rendszeres ellenőrzése kritikus.
- Laboratóriumi vizsgálatok: Vesefunkciók, májfunkciók és gyulladásos markerek monitorozása a szervi működések felméréséhez.
A megfelelő monitorozás teszi lehetővé az ECMO terápia személyre szabását, és a beavatkozások időzítését, ami végső soron a beteg túlélési esélyeit növeli.
Az ECMO alatti monitorozás nem csupán adatok gyűjtése, hanem azok értelmezése és a megfelelő terápiás válaszok kidolgozása is. A szakértői team szoros együttműködése és a gyors reakciók életmentőek lehetnek a kritikus helyzetekben.
A leggyakoribb ECMO szövődmények és kezelésük
Az ECMO, bár életmentő eljárás, számos potenciális szövődménnyel járhat. A leggyakoribbak közé tartoznak a vérzéssel, a tromboembóliával (vérrögképződéssel), a fertőzésekkel és a mechanikai problémákkal kapcsolatos komplikációk.
Vérzés: Az ECMO rendszerben használt antikoagulánsok (véralvadásgátlók) növelik a vérzés kockázatát. Ez jelentkezhet a kanül behelyezésének helyén, a műtéti területen, de akár belső vérzések is előfordulhatnak. A vérzés kezelése az antikoaguláns dózisának csökkentésével, vérátömlesztéssel, és a vérzés forrásának sebészi ellátásával történhet.
Tromboembólia: Bár antikoagulánsokat használnak, a vérrögképződés kockázata továbbra is fennáll. A vérrögök elzárhatják az ECMO rendszer csöveit, vagy a beteg érrendszerébe kerülve embóliát okozhatnak. A tromboembólia kezelése trombolitikus terápiával (vérrögoldással) vagy sebészi eltávolítással történhet.
Fertőzések: Az ECMO rendszer, különösen a kanülök behelyezésének helye, kaput nyit a kórokozók számára. A fertőzések súlyos szövődményekhez vezethetnek, mint például szepszis. A fertőzések megelőzése a szigorú higiéniai szabályok betartásával, a kanülök rendszeres ellenőrzésével és szükség esetén antibiotikumos kezeléssel történik.
Mechanikai problémák: Az ECMO rendszer meghibásodása, például a pumpa leállása, csőrepedés, vagy a kanül elmozdulása, azonnali beavatkozást igényel. A rendszeres ellenőrzés és a gyors reagálás elengedhetetlen a mechanikai problémák kezelésében.
A szövődmények korai felismerése és gyors kezelése kulcsfontosságú a sikeres ECMO kezeléshez.
Fontos megjegyezni, hogy az ECMO kezelés során a beteg állapotának folyamatos monitorozása, a szövődmények megelőzésére irányuló intézkedések és a gyors reagálás a potenciális komplikációkra elengedhetetlenek a beteg túlélési esélyeinek növelése érdekében. Minden betegnél egyénre szabott kezelési tervet kell kidolgozni, figyelembe véve az alapbetegséget és az aktuális állapotot.
Vérzéssel kapcsolatos komplikációk ECMO kezelés során
Az ECMO kezelés, bár életmentő lehet, jelentős vérzési kockázattal jár. Ennek oka elsősorban a véralvadásgátló szerek használata, melyek szükségesek a rendszerben a vérrögképződés megakadályozásához. A heparin a leggyakrabban alkalmazott véralvadásgátló, de más szerek is használatosak.
A vérzések forrása sokféle lehet. Gyakoriak a kanül behelyezésének helyén jelentkező vérzések, melyek lokális nyomással és kötözéssel általában kezelhetők. Súlyosabb esetekben azonban belső vérzések is előfordulhatnak, például a gyomor-bélrendszerben vagy az agyban.
A vérzéssel kapcsolatos komplikációk az ECMO kezelés során az egyik legfőbb halálokot jelentik, ezért a véralvadásgátlás szoros monitorozása és a vérzés forrásának gyors azonosítása kritikus fontosságú.
A vérzések kezelése magában foglalhatja a véralvadásgátló szerek adagjának csökkentését vagy felfüggesztését, vértranszfúziót, valamint a vérzés forrásának sebészi vagy endoszkópos ellátását. A tromboelasztográfia (TEG) segíthet a véralvadási állapot felmérésében és a megfelelő kezelés kiválasztásában.
A vérzési kockázat csökkentése érdekében fontos a gondos kanül behelyezés, a véralvadásgátlás szigorú kontrollja, a vérzésre utaló jelek (például a hemoglobin szint csökkenése, a székletben vagy vizeletben megjelenő vér) folyamatos figyelése, és a vérzéses szövődmények gyors és hatékony kezelése.
Fertőzések az ECMO alatt: megelőzés és terápia
Az ECMO kezelés során a fertőzések komoly szövődményt jelenthetnek, jelentősen rontva a betegek kimenetelét. Mivel a beavatkozás invazív, és a beteg immunrendszere gyakran legyengült, a fertőzésveszély fokozott. A központi vénás kanülök behelyezése, a hosszú távú katéterezés és az immunsuppresszív gyógyszerek mind hozzájárulhatnak a fertőzések kialakulásához.
A megelőzés kulcsfontosságú. A szigorú aszeptikus technikák alkalmazása a kanülök behelyezésekor és kezelésekor elengedhetetlen. Fontos a rendszeres bőrfertőtlenítés a kanülök környékén, és a katéterkötések gyakori cseréje. A profilaktikus antibiotikumok alkalmazása vitatott, és általában nem javasolt a rezisztencia kialakulásának kockázata miatt.
A fertőzés gyanúja esetén azonnali diagnosztikai lépések szükségesek, beleértve a vér-, vizelet-, és légúti minták tenyésztését. A korai diagnózis és a megfelelő antibiotikum terápia elengedhetetlen a sikeres kezeléshez.
A legfontosabb a fertőzés forrásának azonosítása és a célzott antibiotikum terápia megkezdése a lehető leghamarabb.
A gombafertőzések is gyakoriak ECMO alatt, különösen azoknál a betegeknél, akik széles spektrumú antibiotikumokat kapnak. Ezekben az esetekben antifungális szerek alkalmazása válhat szükségessé.
Az ECMO áramkör fertőzése ritka, de súlyos szövődmény. Amennyiben gyanú merül fel, a teljes áramkör cseréje indokolt lehet.
Tromboembóliás események és antikoagulálás ECMO esetén
Az ECMO kezelés során, a vér extracorporális keringése miatt, fokozott a tromboembóliás események kockázata. A vér érintkezése a mesterséges felületekkel (csövek, membránoxigenátor) aktiválja a véralvadási rendszert, ami potenciálisan vérrögök képződéséhez vezethet. Ezek a vérrögök eltömíthetik a keringési rendszert, vagy leszakadva embóliát okozhatnak, súlyos szövődményeket eredményezve, mint például stroke vagy tüdőembólia.
Ezért az antikoagulálás, jellemzően heparin infúzió formájában, az ECMO kezelés elengedhetetlen része. Az antikoagulálás célja, hogy megelőzze a vérrögök kialakulását a rendszerben, és a betegben. Az antikoagulálás mértékét szigorúan monitorozni kell, leggyakrabban aktivált parciális tromboplasztin idő (APTI) vagy aktivált alvadási idő (ACT) mérésével.
Azonban az antikoagulálás túlzott mértéke vérzési szövődményekhez vezethet, ami szintén súlyos kockázatot jelent az ECMO-val kezelt betegek számára.
A legnagyobb kihívást az jelenti, hogy megtaláljuk az egyensúlyt a trombózis megelőzése és a vérzés kockázatának minimalizálása között. Az antikoagulációs protokollokat a beteg egyéni állapotához, a klinikai helyzethez és a laboratóriumi eredményekhez igazítják. A folyamatos monitorozás és a dózisok finomhangolása kulcsfontosságú a sikeres ECMO kezeléshez.
Újabb antikoagulánsok, mint például a direkt trombin inhibitorok, is szóba jöhetnek heparin-indukált thrombocytopenia (HIT) esetén, vagy ha a heparin nem elégséges.
Az ECMO leválasztás folyamata és kritériumai
Az ECMO leválasztása egy komplex folyamat, mely során fokozatosan csökkentjük a gép által végzett munkát, miközben figyeljük a beteg saját szerveinek teljesítményét. A leválasztás csak akkor kezdhető meg, ha a beteg állapota stabilizálódott, és bizonyíték van a tüdő vagy szív funkcióinak javulására.
A leválasztási kritériumok közé tartozik a megfelelő oxigenizáció (PaO2/FiO2 arány), a csökkent légzési támogatás szükségessége (alacsony nyomású lélegeztetés tolerálása), a stabil hemodinamikai állapot (kevés vagy nincs szükség vazopresszorokra), valamint a gyulladásos markerek csökkenése. Fontos a beteg tudati állapota is.
A tényleges leválasztás általában lépésenként történik. Először csökkentjük az ECMO áramlását, miközben szorosan monitorozzuk a beteg vérgázértékeit, vérnyomását, pulzusát és légzését. Ha a beteg stabil marad, a gép áramlását tovább csökkentjük.
A sikeres leválasztás kulcsa a türelem és a folyamatos monitorozás. A leválasztás sikertelensége esetén azonnal vissza kell állítani a korábbi ECMO támogatási szintet.
Sikeres leválasztás után a kanülök eltávolítása következik, mely szigorú protokoll alapján történik a vérzési komplikációk minimalizálása érdekében. A leválasztás után is szoros megfigyelés szükséges a potenciális szövődmények korai felismerése és kezelése céljából.
Az ECMO utáni rehabilitáció jelentősége
Az ECMO terápia életmentő lehet, de a sikeres felépüléshez elengedhetetlen az átfogó rehabilitáció. A hosszan tartó ágyban fekvés, a súlyos betegség és maga az ECMO kezelés is jelentős izomvesztést (szarkopénia) és általános gyengeséget okozhat.
A rehabilitáció célja a fizikai erőnlét visszaszerzése, a légzőfunkció javítása és a kognitív képességek fejlesztése. A program magában foglalhatja:
- Fizioterápiát: Izomerősítő gyakorlatok, légzőgyakorlatok és a mozgásképesség helyreállítása.
- Ergoterápiát: A mindennapi tevékenységekbe való visszatérés támogatása, finommotoros készségek fejlesztése.
- Logopédiát: Nyelési és beszédzavarok kezelése, melyek az intubáció következtében alakulhattak ki.
- Pszichológiai támogatást: A trauma feldolgozása, a szorongás és depresszió kezelése.
A rehabilitáció elhanyagolása hosszútávú funkcionális károsodásokhoz vezethet, ami jelentősen rontja az életminőséget.
A rehabilitációs programot személyre szabottan kell kialakítani, figyelembe véve a beteg állapotát és a kezelésre adott reakciókat. A korai és intenzív rehabilitáció kulcsfontosságú a teljes értékű élet visszaszerzéséhez az ECMO kezelés után.
ECMO a gyermekgyógyászatban: speciális szempontok
Az ECMO alkalmazása a gyermekgyógyászatban számos speciális szempontot vet fel. A gyermekek és újszülöttek anatómiai és fiziológiai különbségei miatt a beavatkozás technikailag is eltérhet a felnőtt ECMO-tól. Például, a kanülök mérete és a behelyezés helye kritikus fontosságú a szövődmények elkerülése érdekében.
A gyermekek esetében az ECMO-ra kerülés indikációi is eltérőek lehetnek. Gyakori okok közé tartoznak a súlyos légzési elégtelenség (pl. RDS újszülötteknél), a szívműtét utáni állapot, valamint bizonyos infekciók. A dózisolás és a folyadékháztartás is különleges figyelmet igényel, tekintettel a gyermekek eltérő metabolizmusára.
A legfontosabb, hogy a gyermekgyógyászati ECMO csapatnak magasan képzett és tapasztalt szakemberekből kell állnia, akik jártasak a gyermekek speciális igényeiben és a lehetséges komplikációk kezelésében.
A hosszú távú követés is elengedhetetlen, hiszen az ECMO-n átesett gyermekeknél későbbi fejlődési és neurológiai problémák is felmerülhetnek. Az ECMO kezelés utáni rehabilitáció kulcsfontosságú a minél teljesebb felépülés érdekében.
ECMO újszülötteknél: kihívások és lehetőségek
Az ECMO újszülötteknél történő alkalmazása különleges kihívásokat vet fel. Mivel a testfelületük kicsi, a kanülök behelyezése technikailag nehezebb, és a véráramlás szabályozása is nagyobb precizitást igényel. Emellett az újszülöttek immunrendszere még fejletlen, így a fertőzésveszély is magasabb.
Azonban az ECMO életmentő lehetőség azoknak az újszülötteknek, akik súlyos légzési vagy keringési elégtelenségben szenvednek, például a Meconium Aspirációs Szindróma, a perzisztáló pulmonális hipertónia (PPHN) vagy a súlyos tüdőgyulladás esetén.
Az ECMO használatával jelentősen növelhető a túlélési esély azoknál az újszülötteknél, akik más terápiákra nem reagálnak.
A hosszú távú kimenetel szempontjából fontos a gondos monitorozás és a szövődmények – például a vérzés vagy az agykárosodás – megelőzése. A sikeres ECMO kezelés után a neurológiai fejlődés nyomon követése elengedhetetlen.
A technológia fejlődésével és a klinikai tapasztalatok bővülésével az ECMO egyre biztonságosabb és hatékonyabb eszköz a súlyos állapotú újszülöttek kezelésében.
ECMO alkalmazása szívtranszplantáció előtt és után
Szívtranszplantáció előtt az ECMO életmentő híd lehet a megfelelő donor szív megtalálásáig. Ha a páciens szíve súlyosan károsodott, és nem képes megfelelően ellátni a szerveket, az ECMO átveszi a szív és/vagy a tüdő funkcióját, stabilizálva a beteg állapotát a transzplantációig. Ez kritikus időt biztosít a beteg számára, hogy elkerülje a további szervi károsodásokat.
Az ECMO alkalmazása a transzplantáció előtt lehetővé teszi, hogy a páciens a műtétet optimális állapotban várja, növelve a sikeres transzplantáció esélyét.
A transzplantáció után az ECMO is kulcsszerepet játszhat. Az új szív beültetése után előfordulhat, hogy az nem működik azonnal teljes kapacitással. Az ECMO ebben az esetben támogatást nyújt, amíg a szív megerősödik és képes önállóan ellátni a szervezetet. Ez az időszak különösen fontos, mert a szervezet alkalmazkodik az új szívhez, és a gyógyszeres kezelés is beállításra kerül.
Az ECMO átmeneti támogatást nyújt, lehetővé téve a szív számára a regenerálódást és a stabil működés elérését.
ECMO alkalmazása tüdőtranszplantáció előtt és után
Az ECMO kritikus szerepet játszik a tüdőtranszplantáció előtt és után is. A transzplantációra váró betegek gyakran súlyos légzési elégtelenségben szenvednek, ami miatt az ECMO életmentő áthidaló megoldást jelenthet. Segítségével a beteg szervezete stabilizálható, amíg a megfelelő donor tüdő megérkezik.
Az ECMO lehetővé teszi, hogy a beteg túlélje a várakozási időt, és a szervezete elviselje a transzplantációs beavatkozást.
A műtét után az ECMO támogatást nyújthat a frissen beültetett tüdőnek, amíg az teljesen működőképessé válik. Ez különösen fontos lehet, ha a beültetett tüdő kezdetben nem működik megfelelően (primer graft diszfunkció). Az ECMO ilyenkor átmenetileg átveszi a gázcsere feladatát, tehermentesítve a transzplantált tüdőt, ezáltal esélyt adva a regenerálódásra. A gondos monitorozás és az ECMO fokozatos lekapcsolása elengedhetetlen a sikeres posztoperatív felépüléshez.
ECMO alkalmazása COVID-19 fertőzés esetén
A COVID-19 fertőzés súlyos eseteiben, amikor a tüdő károsodása olyan mértékű, hogy a hagyományos lélegeztetés már nem elegendő, az ECMO életmentő megoldást jelenthet. A súlyos akut légzési distressz szindróma (ARDS), ami gyakran kialakul COVID-19 fertőzés során, az ECMO alkalmazásának egyik fő indikációja.
Az ECMO ilyenkor átveszi a tüdő funkcióját, lehetővé téve a tüdőnek, hogy regenerálódjon. A beteg véréből eltávolítja a szén-dioxidot és oxigénnel dúsítja, mielőtt visszajuttatná a szervezetbe. Ezáltal a tüdő pihenhet és gyógyulhat a fertőzés okozta gyulladástól.
Az ECMO alkalmazása COVID-19 fertőzés esetén növelheti a túlélési esélyeket azoknál a betegeknél, akiknél a légzésfunkció súlyosan károsodott, és a hagyományos terápiák hatástalanok.
Fontos megjegyezni, hogy az ECMO önmagában nem gyógyítja meg a COVID-19-et, hanem támogató terápia, ami időt ad a szervezetnek a fertőzés leküzdésére. Az ECMO mellett természetesen a vírusellenes szerek és egyéb szükséges kezelések alkalmazása is elengedhetetlen.
ECMO a sürgősségi ellátásban
A sürgősségi ellátásban az ECMO életmentő híd lehet a kritikus állapotú betegek számára, akiknek a szív- és/vagy tüdőfunkciói súlyosan károsodtak. Gyors beavatkozást igényel, hiszen a cél az, hogy stabilizáljuk a beteget, amíg a szervei regenerálódnak vagy a végleges kezelés megkezdődhet.
Az ECMO sürgősségi alkalmazása lehetővé teszi, hogy a beteget a kritikus időszakban életben tartsuk, esélyt adva a felépülésre, amikor más módszerek már nem bizonyulnak hatékonynak.
A gyors diagnózis és a szakképzett személyzet kulcsfontosságú az ECMO sikeres alkalmazásához a sürgősségi helyzetekben. A berendezés beindítása és a beteg stabilizálása után a beteget általában intenzív osztályra szállítják a további kezelés céljából. Az ECMO a sürgősségi ellátásban a modern orvostudomány egyik legfontosabb eszköze a súlyos szervi elégtelenségben szenvedő betegek megmentésére.
Az ECMO technológia jövőbeli fejlesztési irányai
Az ECMO technológia jövője ígéretes fejlesztési irányokat tartogat. A kutatások fókuszában áll a komponensek miniatürizálása, ami lehetővé tenné a mobilis ECMO rendszerek elterjedését, így akár a mentőautóban vagy a beteg otthonában is alkalmazhatóvá válna.
Szintén fontos terület a biokompatibilitás javítása. A jelenlegi rendszerekben használt anyagok vérrel való érintkezése véralvadáshoz vezethet, ezért a fejlesztések célja, hogy csökkentsék a trombózis kockázatát és minimalizálják a heparin használatának szükségességét. Ezáltal csökkenhetnének a vérzési komplikációk.
A mesterséges intelligencia integrálása is egyre nagyobb hangsúlyt kap. Az AI segítségével optimalizálhatók a kezelési paraméterek, személyre szabottabbá téve a terápiát és javítva a betegek kimenetelét.
A legfontosabb cél az, hogy az ECMO kezelés kevésbé invazív, biztonságosabb és szélesebb körben elérhető legyen a jövőben.
Végül, de nem utolsósorban, a távmonitoring fejlesztése is kulcsfontosságú. Ez lehetővé tenné a betegek állapotának folyamatos nyomon követését távolról, ami különösen fontos lehet a vidéki területeken vagy a járványhelyzetekben, amikor a kórházi kapacitások korlátozottak.
Az ECMO csapat: a multidiszciplináris megközelítés jelentősége
Az ECMO terápia sikere nagymértékben függ a multidiszciplináris csapat hatékony együttműködésétől. A csapat tagjai között megtalálhatók intenzív terápiás orvosok, kardiológusok, tüdőgyógyászok, perfúziós szakemberek, ápolók, gyógytornászok és dietetikusok.
A különböző szakmák képviselőinek szoros együttműködése elengedhetetlen a beteg állapotának folyamatos monitorozásához, a kezelés optimalizálásához és az esetleges komplikációk gyors felismeréséhez és kezeléséhez.
Minden csapattagnak kulcsszerepe van a beteg életminőségének javításában és a felépülés elősegítésében. A perfúziós szakember például az ECMO készülék működtetéséért és karbantartásáért felel, míg az ápolók a beteg 24 órás felügyeletét és gondozását biztosítják.
ECMO: etikai kérdések és dilemmák
Az ECMO, mint életmentő eljárás, komoly etikai kérdéseket vet fel. Az erőforrások korlátozottsága miatt felmerül a kérdés: ki kapja meg a lehetőséget? Nehéz döntés, amikor több beteg is rászorulna, de csak egy készülék áll rendelkezésre. Az életminőség is fontos szempont. Vajon a hosszabbítás ténylegesen javítja-e a beteg állapotát, vagy csak a szenvedést nyújtja meg?
A hozzátartozók tájékoztatása és a beteg autonómiájának tiszteletben tartása kulcsfontosságú.
A legfontosabb etikai dilemma az ECMO használatával kapcsolatban az, hogy mikor kell leállítani a kezelést, ha a javulás esélye minimális, és a beteg állapota reménytelen.
Ilyenkor a palliatív ellátás kerül előtérbe, biztosítva a beteg méltóságát és komfortját az utolsó pillanatokban.